Hip pijn is een bekend gezondheidsprobleem dat kan worden veroorzaakt door een breed scala aan problemen, maar de plaats van de heuppijn van de patiënt kan waardevolle informatie verschaffen over de onderliggende oorzaak van dit veelvoorkomende gezondheidsprobleem. Pijn aan de binnenkant van de heup of lies kan te wijten zijn aan problemen in het heupgewricht zelf, terwijl pijn aan de buitenkant van de heup, het bovenbeen en de buitenste billen te wijten kan zijn aan problemen met de ligamenten, pezen en spieren, naast andere zachte weefsels , rond het heupgewricht. Bovendien kan heuppijn te wijten zijn aan andere verwondingen en aandoeningen, waaronder rugpijn.
Inhoud
Abstract
Heuppijn is een veel voorkomende en invaliderende aandoening die patiënten van alle leeftijden treft. De differentiële diagnose van heuppijn is breed en biedt een diagnostische uitdaging. Patiënten drukken vaak uit dat hun heuppijn gelokaliseerd is in een van de drie anatomische gebieden: de voorste heup en lies, de achterste heup en de bil, of de laterale heup. Anterieure heup- en liespijn wordt vaak geassocieerd met intra-articulaire pathologie, zoals osteoartritis en heuplactale tranen. Posterieure heuppijn wordt geassocieerd met piriformis syndroom, sacro-iliacale gewrichtsdisfunctie, lumbale radiculopathie en minder vaak ischiofemoral impingement en vasculaire claudicatio. Laterale heuppijn treedt op bij een groter trochanteric pain-syndroom. Klinische onderzoekstests, hoewel nuttig, zijn niet erg gevoelig of specifiek voor de meeste diagnoses; er kan echter een rationele benadering van het heuponderzoek worden gebruikt. Radiografie moet worden uitgevoerd als er een acute fractuur, dislocaties of stressfracturen worden vermoed. De eerste vlakke radiografie van de heup moet een anteroposterior beeld van het bekken en laterale zicht op de kikkerbeenzijde van de symptomatische heup omvatten. Magnetische resonantiebeeldvorming moet worden uitgevoerd als de geschiedenis en de resultaten van de gewone radiografie niet diagnostisch zijn. Magnetische resonantie beeldvorming is waardevol voor de detectie van occulte traumatische fracturen, stressfracturen en osteonecrose van de dijbeenkop. Artrografie met magnetische resonantie is de diagnostische test bij uitstek voor labrale tranen.
Introductie
Heuppijn komt veel voor in de eerste lijn en kan patiënten van alle leeftijden treffen. In één onderzoek meldde 14.3% van de volwassenen van 60 jaar en ouder op de meeste dagen gedurende de voorgaande zes weken significante heuppijn.1 Heuppijn vormt vaak een diagnostische en therapeutische uitdaging. De differentiële diagnose van heuppijn (eTable A) is breed, omvat zowel intra-articulaire als extra-articulaire pathologie, en varieert per leeftijd. Een anamnese en lichamelijk onderzoek zijn essentieel om de oorzaak van heuppijn nauwkeurig vast te stellen.

Anatomie
Het heupgewricht is een synoviaal gewricht met kogelgewricht dat is ontworpen om multiaxiale beweging mogelijk te maken terwijl belastingen worden overgedragen tussen het boven- en onderlichaam. De rand van het acetabulum is bekleed met fibrocartilage (labrum), dat diepte en stabiliteit toevoegt aan het femoroacetabulaire gewricht. De gewrichtsoppervlakken zijn bedekt met hyalien kraakbeen dat schuif- en drukkrachten tijdens belasting en heupbewegingen afvoert. De belangrijkste zenuwen van de heup zijn afkomstig uit het lumbosacrale gebied, waardoor het moeilijk kan zijn om onderscheid te maken tussen primaire heuppijn en radiculaire lumbale pijn.
Het brede bewegingsbereik van het heupgewricht staat op de tweede plaats na dat van het glenohumerale gewricht en wordt mogelijk gemaakt door het grote aantal spiergroepen dat de heup omringt. De flexorspieren zijn de iliopsoas, rectus femoris, pectineus en sartorius-spieren. De gluteus maximus- en hamstringspiergroepen zorgen voor een heupextensie. Kleinere spieren, zoals gluteus medius en minimus, piriformis, obturator externus en internus, en quadratus femoris spieren, insert rond de grotere trochanter, waardoor abductie, adductie en interne en externe rotatie mogelijk zijn.
Bij personen die skeletonzuiver zijn, zijn er verschillende groeicentra van het bekken en het femur waar verwondingen kunnen optreden. Potentiële plaatsen van apofysair letsel in het heupgebied omvatten het ischium, voorste superior iliacale wervelkolom, voorste inferieure iliacale wervelkolom, iliacale top, mindere trochanter en grotere trochanter. De apophysis van de superieure iliacale wervelkolom rijpt het laatst en is vatbaar voor letsel tot 25 jaar oud.2

Het heupgewricht is een van de grotere gewrichten in het menselijk lichaam en het dient in voortbeweging terwijl de dij naar voren en achteren beweegt. Het heupgewricht roteert ook tijdens het zitten en verandert van richting tijdens het lopen. Een verscheidenheid aan complexe structuren omgeeft het heupgewricht. Wanneer een blessure of aandoening deze beïnvloedt, kan dit uiteindelijk leiden tot heuppijn.
Dr. Alex Jimenez DC, CCST
Evaluatie van heuppijn
Geschiedenis
Alleen leeftijd kan de differentiële diagnose van heuppijn verkleinen. Bij prepuberale en adolescente patiënten moeten congenitale misvormingen van het femoroacetabulaire gewricht, avulsiefracturen en apofysaire of epifysaire verwondingen worden overwogen. Bij degenen die het skelet volgroeid hebben, is heuppijn vaak het gevolg van musculotendineuze spanning, ligamenteuze verstuiking, kneuzing of bursitis. Bij oudere volwassenen moeten eerst degeneratieve artrose en fracturen worden overwogen.
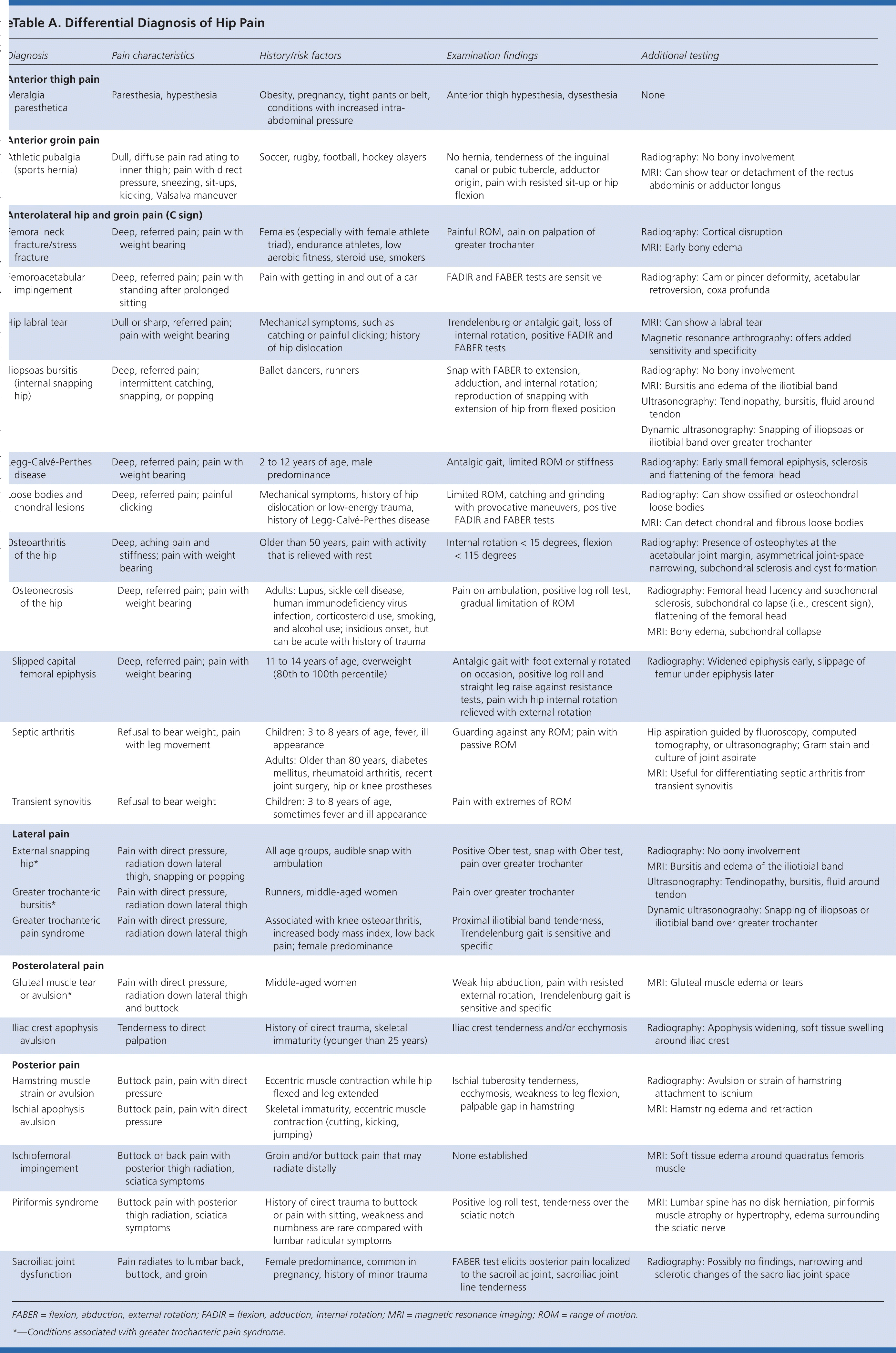
Patiënten met heuppijn moeten worden gevraagd naar antecedent trauma of aanzettende activiteit, factoren die de pijn, het mechanisme van de verwonding en het tijdstip van aanvang vergroten of verkleinen. Vragen met betrekking tot de heupfunctie, zoals het gemak om in en uit een auto te stappen, schoenen aantrekken, hardlopen, lopen en trappen op en af gaan, kan nuttig zijn.3 Locatie van de pijn is informatief omdat heuppijn vaak lokaliseert tot een van de drie basale anatomische gebieden: de voorste heup en lies, de achterste heup en de bil en de laterale heup (eFiguur A).
Fysiek onderzoek
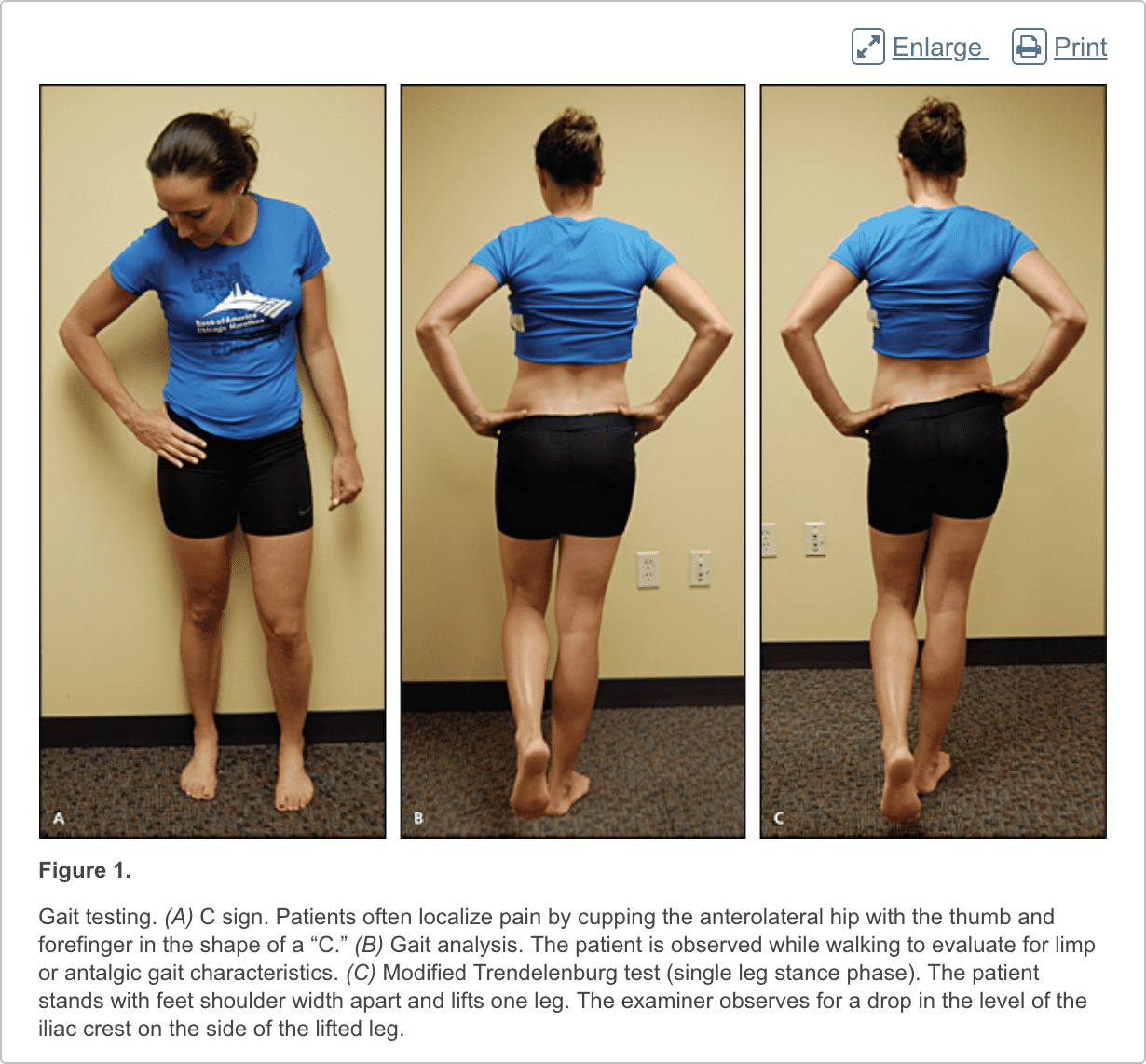
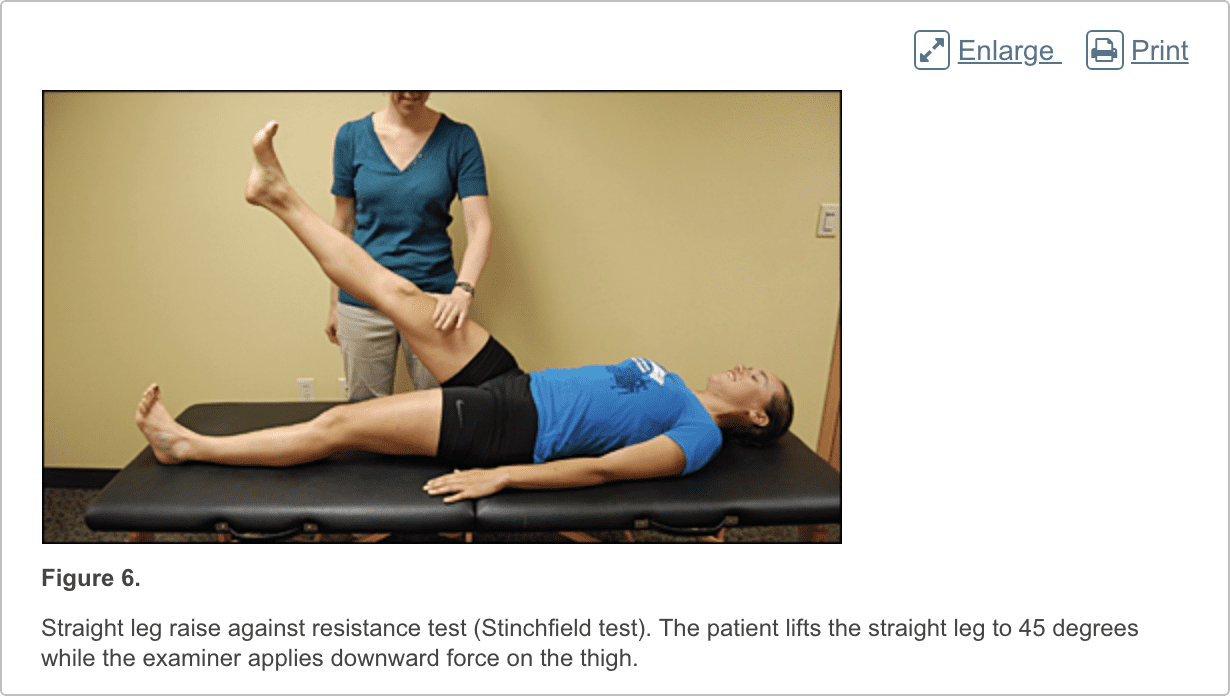
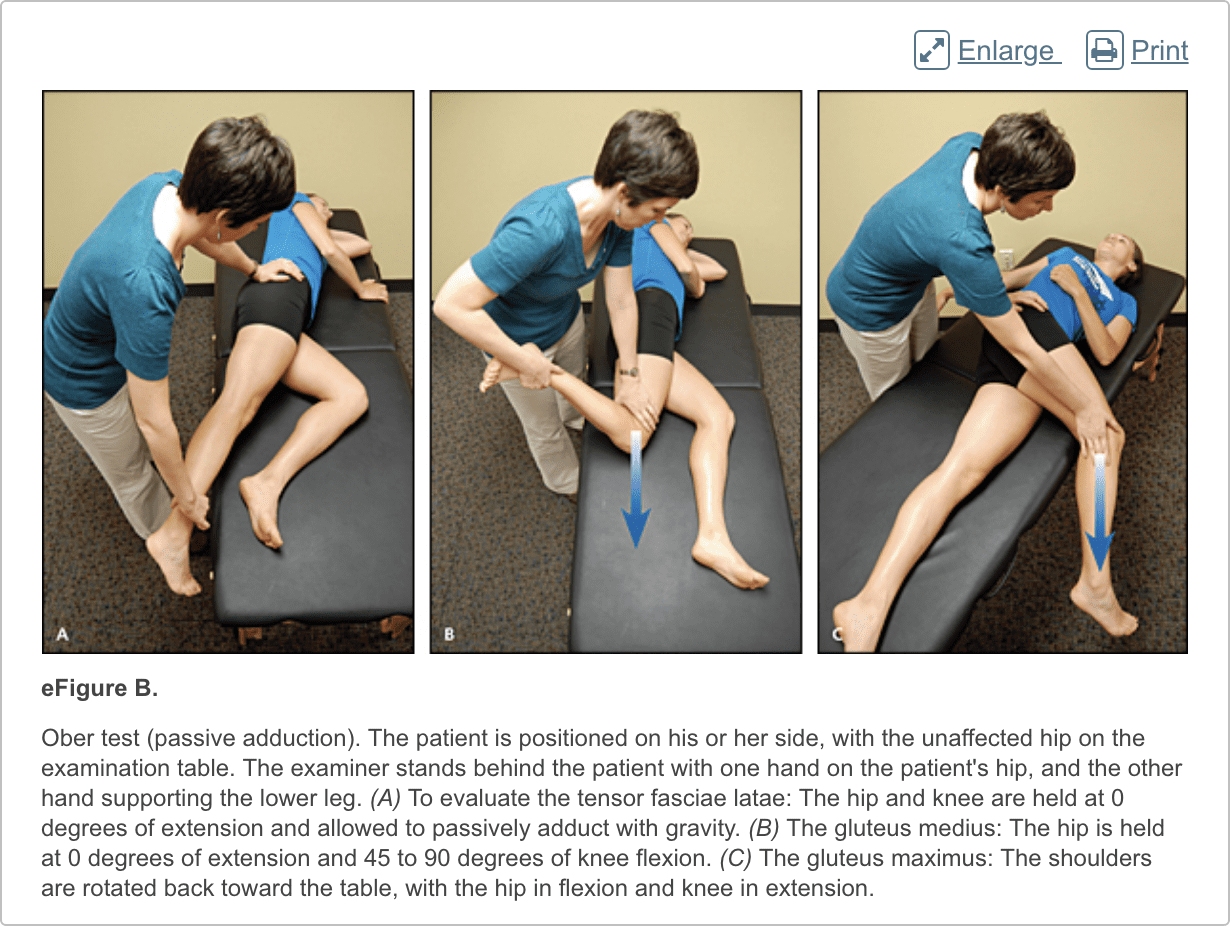
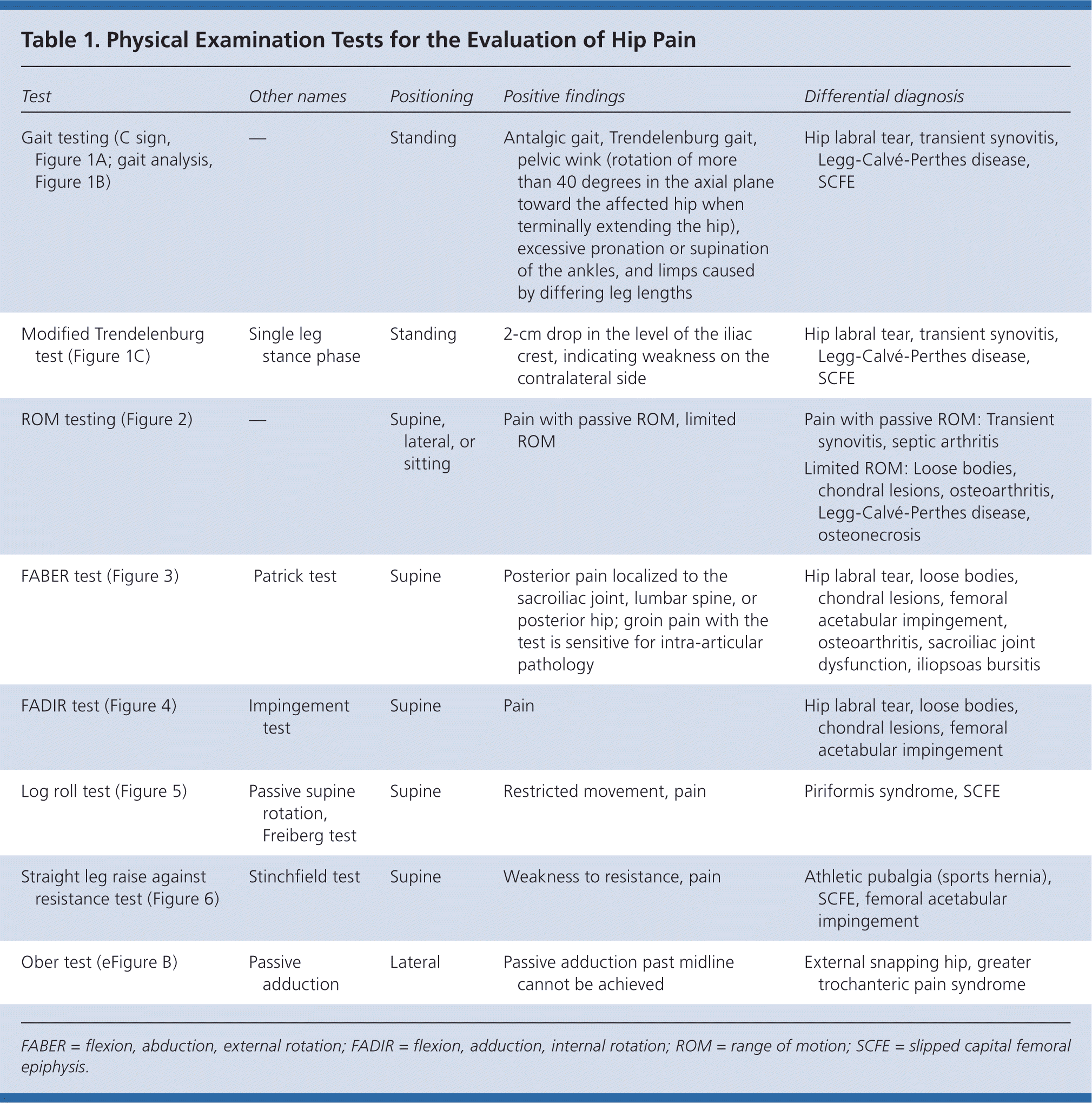
Het heuponderzoek moet de heup, rug, buik, en vasculaire en neurologische systemen evalueren. Het zou moeten beginnen met een loopanalyse en standanalyse (figuur 1), gevolgd door evaluatie van de patiënt in zittende, liggende, laterale en vooroverliggende posities (figuren 2 tot en met 6 en eFigure B). Lichamelijke onderzoekstests voor de evaluatie van heuppijn zijn samengevat in tabel 1.
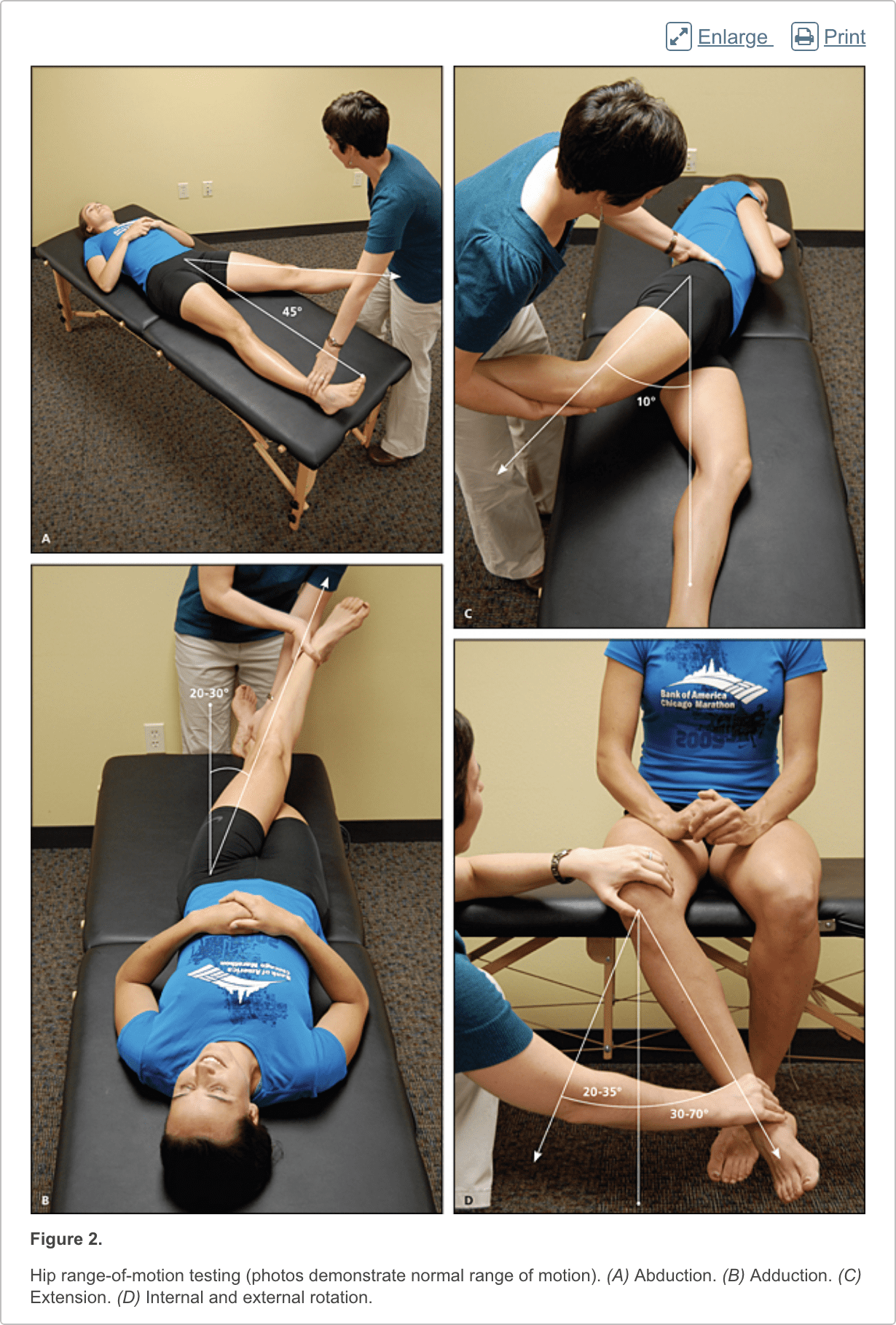
Imaging
Radiografie. Radiografie van de heup moet worden uitgevoerd als er een vermoeden bestaat van acute fractuur, dislocatie of stressfractuur. De eerste vlakke radiografie van de heup moet een anteroposterior zicht op het bekken en een zijdelings zicht op de kikkerbeen van de symptomatische heup bevatten. 4
Magnetic Resonance Imaging en Arthrography. Conventionele magnetische resonantie beeldvorming (MRI) van de heup kan vele afwijkingen in de weke delen detecteren en is de geprefereerde beeldvormende modaliteit als gewone radiografie geen specifieke pathologie identificeert bij een patiënt met aanhoudende pijn.5 Conventionele MRI heeft een gevoeligheid van 30% en een nauwkeurigheid van 36% voor het diagnosticeren van heuplactale tranen, terwijl artrografie met magnetische resonantie zorgt voor extra gevoeligheid van 90% en nauwkeurigheid van 91% voor de detectie van labrale tranen.6,7
Echografie. Echografie is een nuttige techniek voor het beoordelen van individuele pezen, het bevestigen van vermoedelijke bursitis en het identificeren van gezamenlijke effusies en functionele oorzaken van heuppijn. 8 Ultrasonografie is vooral handig voor het veilig en nauwkeurig uitvoeren van beeldgestuurde injecties en aspiraties rond de heup .9 Het is ideaal voor een ervaren echoscopist om de diagnostische studie uit te voeren; Nieuw bewijs suggereert echter dat minder ervaren clinici met de juiste training diagnoses kunnen stellen met een betrouwbaarheid die vergelijkbaar is met die van een ervaren musculoskeletale echoscopie. 10,11

Dit zijn talloze oorzaken voor heuppijn. Hoewel sommige heuppijn slechts tijdelijk kan zijn, kunnen andere vormen van heuppijn chronisch worden als ze gedurende langere tijd niet worden behandeld. Verschillende veelvoorkomende oorzaken van heuppijn zijn artritis, fracturen, verstuiking, avasculaire necrose, de ziekte van Gaucher, ischias, spierspanning, iliotibiaal bandsyndroom of IT-bandsyndroom en hematoom, onder andere hieronder beschreven.
Dr. Alex Jimenez DC, CCST
Differentiële diagnose van voortijdige heuppijn
Voorste heup- of liespijn duidt op betrokkenheid van het heupgewricht zelf. Patiënten lokaliseren pijn vaak door de anterolaterale heup met duim en wijsvinger in de vorm van een C te plaatsen. Dit staat bekend als het C-teken (Figuur 1A).
artrose
Artrose is de meest waarschijnlijke diagnose bij oudere volwassenen met beperkte beweging en geleidelijk ontstaan van symptomen. Patiënten hebben een constante, diepe, pijnlijke pijn en stijfheid die erger zijn bij langdurig staan en belasten. Onderzoek toont een verminderd bewegingsbereik aan en extreme bewegingen van de heup veroorzaken vaak pijn. Platte röntgenfoto's tonen de aanwezigheid aan van asymmetrische vernauwing van gewrichten, osteophytosis en subchondrale sclerose en cystevorming.12
Femoroacetabulaire impingement
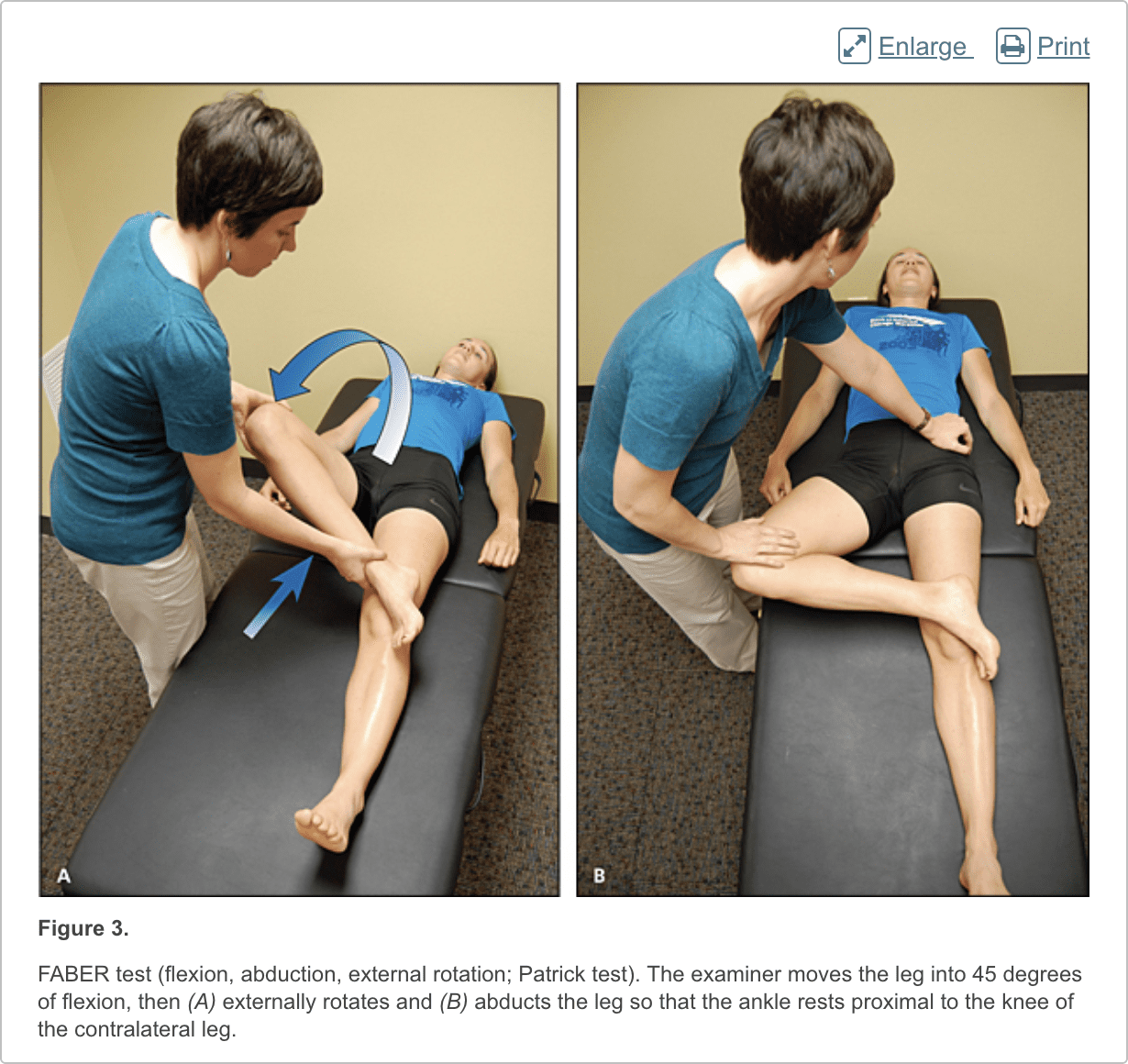
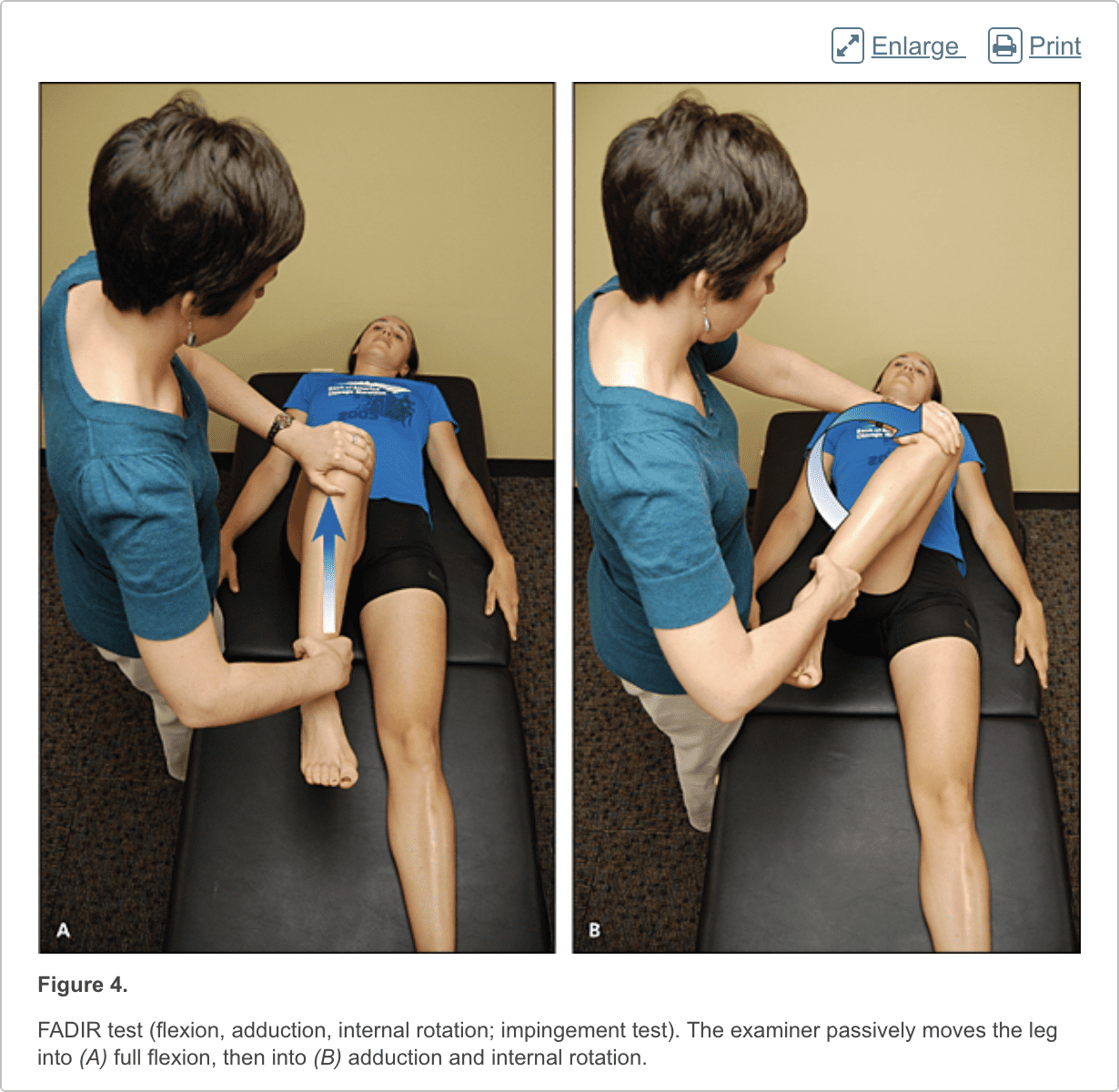
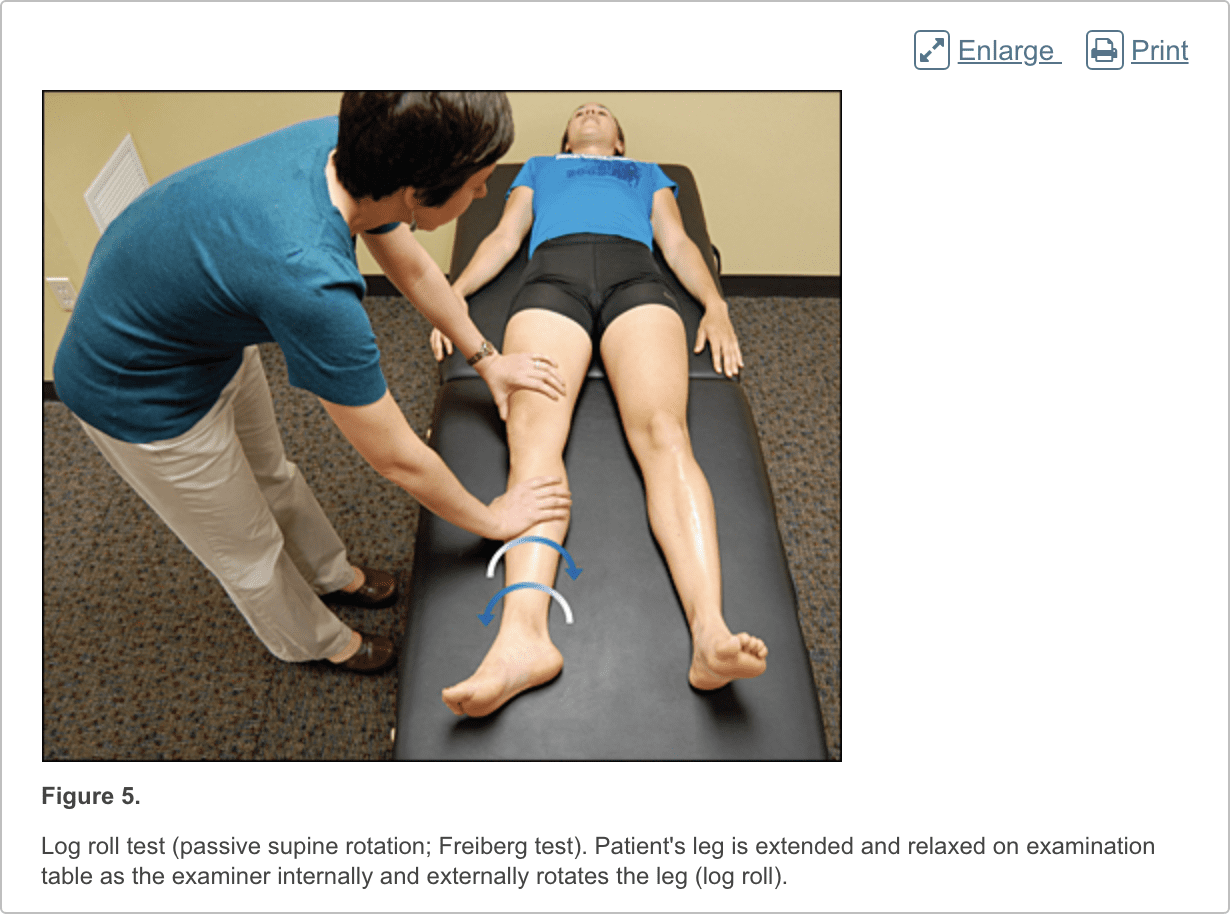
Patiënten met femoroacetabular impingement zijn vaak jong en fysiek actief. Ze beschrijven sluipend begin van pijn die erger is met zitten, opstaan uit een stoel, in of uit een auto stappen of naar voren leunen.13 De pijn bevindt zich voornamelijk in de lies met af en toe bestraling van de zijheup en de voorste dij.14 De FABER-test (flexie, abductie, externe rotatie, figuur 3) heeft een gevoeligheid van 96% tot 99%. De FADIR-test (flexie, adductie, interne rotatie, figuur 4), houtroltest (figuur 5) en rechte beenverhoging tegen weerstandstest (figuur 6) zijn ook effectief, met gevoeligheden van 88%, 56% en 30% , respectievelijk. 14,15 Naast de anteroposterior- en laterale röntgenfoto's, moet een Dunn-weergave worden verkregen om subtiele laesies te detecteren.16
Hip Labral Tear
Heuplabale tranen veroorzaken doffe of scherpe liespijn, en de helft van de patiënten met een labratale traan heeft pijn die uitstraalt naar de zijheup, de voorste dij en de bil. De pijn heeft meestal een sluipend begin, maar begint soms acuut na een traumatische gebeurtenis. Ongeveer de helft van de patiënten met dit letsel heeft ook mechanische symptomen, zoals pijnlijk of pijnlijk klikken met activiteit.17 De FADIR- en FABER-tests zijn effectief voor het detecteren van intra-articulaire pathologie (de gevoeligheid is 96% tot 75% voor de FADIR-test en is 88% voor de FABER-test), hoewel geen van beide tests een hoge specificiteit heeft. 14,15,18 Magnetische resonantie-artrografie wordt beschouwd als de diagnostische test bij uitstek voor labrale tranen. 6,19 Als er echter geen labrale traan wordt vermoed, andere minder invasieve beeldvormingsmodaliteiten, zoals als gewone radiografie en conventionele MRI, moet eerst worden gebruikt om andere oorzaken van heup en liespijn uit te sluiten.
Iliopsoas Bursitis (Interne geknipte heup)
Patiënten met deze aandoening hebben pijn in de voorste heup bij het verlengen van de heup vanuit een gebogen positie, vaak geassocieerd met intermitterend vangen, happen of knallen van de heup. 20 Dynamische real-time echografie is met name handig bij het evalueren van de verschillende vormen van knappende heup.8
Occulte of stressfractuur
Een occulte of spanningsbreuk van de heup moet worden overwogen als trauma of repetitieve oefeningen met gewichtsbelasting zijn vereist, zelfs als de resultaten van de gewone radiografie negatief zijn. 21 Klinisch gezien veroorzaken deze letsels voorijlende heup- of liesklachten die slechter zijn met de activiteit.21 Pijn kan zijn aanwezig met extreme bewegingen, actieve rechte beenheffing, de logroltest of hopping.22 MRI is nuttig voor de detectie van occulte traumatische breuken en stressfracturen die niet te zien zijn op gewone radiogrammen .23
Voorbijgaande synovitis en septische artritis
Acuut begin van atraumatische pijn in de voorste heup die resulteert in verminderde gewichtssterkte, zou aanleiding moeten geven tot verdenking van voorbijgaande synovitis en septische artritis. Risicofactoren voor septische artritis bij volwassenen zijn onder andere ouder dan 80-jaren, diabetes mellitus, reumatoïde artritis, recente gewrichtschirurgie en heup- of knieprothesen. 24 Koorts, compleet aantal bloedcellen, bezettingsgraad van erytrocyten en C-reactief proteïnegehalte moeten worden gebruikt om het risico op septische artritis te evalueren. 25,26 MRI is nuttig voor het onderscheiden van septische artritis van voorbijgaande synovitis. 27,28 Heupzuiging met geleide beeldvorming zoals fluoroscopie, computertomografie of echografie wordt echter aanbevolen als een septisch gewricht wordt vermoed.29
osteonecrose
De ziekte van Legg-Calv -Perthes is een idiopathische osteonecrose van de heupkop bij kinderen van twee tot twaalf jaar, met een man-vrouwverhouding van 12: 4. ziekte, infectie met het humaan immunodeficiëntievirus, roken, alcoholisme en gebruik van corticosteroïden.1.4 Pijn is het presenterende symptoom en is meestal verraderlijk. Het bewegingsbereik blijft in eerste instantie behouden, maar kan beperkt en pijnlijk worden naarmate de ziekte voortschrijdt.30,31 MRI is waardevol bij de diagnose en prognose van osteonecrose van de heupkop.32
Differentiële diagnose van posterieure heup- en bilpijn
Piriformis-syndroom en Ischiofemoraal-impingement
Het syndroom van Piriformis veroorzaakt bilspierpijn die verergerd wordt door zitten of lopen, met of zonder ipsilaterale straling langs de achterste dij door heupzenuwcompressie. 34,35 Pijn met de logboekroltest is de meest gevoelige test, maar zachtheid met palpatie van de ischias kan helpen met de diagnose.35
Ischiofemoral impingement is een minder goed begrepen aandoening die kan leiden tot niet-specifieke bilpijn met bestraling van de achterste dij.36,37 Deze aandoening wordt vermoed een gevolg te zijn van botsing van de quadratus femoris-spier tussen de mindere trochanter en het ischium.
Anders dan sciatica van hernia, worden piriformis syndroom en ischiofemoral impingement verergerd door actieve externe heuprotatie. MRI is handig voor het diagnosticeren van deze aandoeningen.38
Overige
Andere oorzaken van pijn in de posterieure heup omvatten sacro-iliacale gewrichtsdisfunctie, 39 lumbale radiculopathie, 40 en vasculaire claudicatie. 41 De aanwezigheid van slappe, liespijn en beperkte inwendige rotatie van de heup is meer voorspellend voor heupproblemen dan aandoeningen afkomstig van de lage rug. .42
Differentiële diagnose van laterale heuppijn
Groter Trochanteric Pain Syndrome
Laterale heuppijn treft 10% tot 25% van de algemene bevolking.43 Groter trochanter pijnsyndroom verwijst naar pijn boven de trochanter major. Verschillende aandoeningen van de laterale heup kunnen tot dit soort pijn leiden, waaronder verdikking van de iliotibiale band, bursitis en scheuren van de gluteus medius en minimale spieraanhechting. kant. Gluteus minimus en medius letsel aanwezig met pijn in het posterieure laterale aspect van de heup als gevolg van gedeeltelijke of volledige scheuring bij de gluteale insertie. De meeste patiënten hebben een atraumatisch, verraderlijk begin van symptomen door herhaald gebruik.43
Kortom, heuppijn is een veel voorkomende klacht die kan optreden als gevolg van een breed scala aan gezondheidsproblemen. Bovendien kan de precieze locatie van de heuppijn van de patiënt waardevolle informatie opleveren voor zorgverleners over de onderliggende oorzaak van het probleem. Het doel van het bovenstaande artikel was om de evaluatie van de patiënt met heuppijn te demonstreren en te bespreken. De reikwijdte van onze informatie is beperkt tot chiropractie en rugletsel en aandoeningen. Om het onderwerp te bespreken, kunt u het aan Dr. Jimenez vragen of contact met ons opnemen via 915-850-0900 .
Curator van Dr. Alex Jimenez
Data bronnen: We zochten artikelen over heuppathologie in American Family Physician, samen met hun referenties. We hebben ook gezocht bij de Agency for Healthcare Research and Quality Evidence Reports, Clinical Evidence, Institute for Clinical Systems Improvement, de US Preventive Services Task Force-richtlijnen, het National Guideline Clearinghouse en UpToDate. We hebben een PubMed-zoekopdracht uitgevoerd met de trefwoorden trochanterisch pijnsyndroom, heuppijn lichamelijk onderzoek, beeldvorming van femorale heupstressfracturen, beeldvorming van heuplabrumscheur, beeldvorming van osteomyelitis, ischiofemoraal impingementsyndroom, meralgia paresthetica review, MRI arthrogram heuplabrum, septische artritis systematische review, en echo heuppijn. Zoekdata: maart en april 2011 en 15 augustus 2013.
Auteurs informatie:ï ¿½Aafp.org

Aanvullende onderwerpen: acute rugpijn
Rugpijn is een van de meest voorkomende oorzaken van arbeidsongeschiktheid en gemiste werkdagen wereldwijd. Rugpijn is de tweede meest voorkomende reden voor doktersbezoeken, alleen overtroffen door bovenste luchtweginfecties. Ongeveer 80 procent van de bevolking zal gedurende zijn leven minstens één keer rugpijn ervaren. De wervelkolom is een complexe structuur die bestaat uit botten, gewrichten, ligamenten en spieren, naast andere zachte weefsels. Hierdoor kunnen verwondingen en / of verergerde omstandigheden, zoals herniated discs, kan uiteindelijk leiden tot symptomen van rugpijn. Sportblessures of ongevallen met auto-ongelukken zijn vaak de meest voorkomende oorzaak van rugpijn, maar soms kunnen de eenvoudigste bewegingen pijnlijke resultaten hebben. Gelukkig kunnen alternatieve behandelingsopties, zoals chiropractische zorg, de rugpijn verlichten door het gebruik van spinale aanpassingen en handmatige manipulaties, waardoor uiteindelijk de pijnverlichting wordt verbeterd.

EXTRA BELANGRIJK ONDERWERP: Hip Pijnbehandeling voor chiropractie
Blanco
Referenties
1. Kerstmis C, Crespo CJ, Franckowiak SC, et al. Hoe vaak komt heuppijn voor bij oudere volwassenen? Resultaten van de derde nationale gezondheids- en voedingsonderzoekenquête.�J Fam Praktijk. 2002;51(4):345�348.
2. Rossi F, Dragoni S. Acute avulsiefracturen van het bekken bij adolescente competitieve atletenSkeletachtige radiol. 2001;30(3):127�131.
3. Martin HD, Shears SA, Palmer IJ. Evaluatie van de heup.�Sport Med Arthrosc. 2010;18(2):63�75.
4. Gough-Palmer A, McHugh K. Onderzoek naar heuppijn bij een gezond kindBMJ. 2007;334(7605):1216�1217.
5. Bencardino JT, Palmer WE. Beeldvorming van heupaandoeningen bij sporters.�Radiol Clin North Am. 2002;40(2):267�287.
6. Czerny C, Hofmann S, Neuhold A, et al. Laesies van het labrum acetabulum: nauwkeurigheid van MR-beeldvorming en MR-artrografie bij detectie en stadiëring.�Radiologie. 1996;200(1):225�230.
7. Czerny C, Hofmann S, Urban M, et al. MR-artrografie van het volwassen acetabulum capsulair-labraal complexAJR Am J Roentgenol. 1999;173(2):345�349.
8. Deslandes M, Guillin R, kardinaal E, et al. De brekende iliopsoas-pees: nieuwe mechanismen met behulp van dynamische echografie.�AJR Am J Roentgenol. 2008;190(3):576�581.
9. Blankenbaker DG, De Smet AA. Heupblessures bij sporters.�Radiol Clin North Am. 2010;48(6):1155�1178.
10. Balint PV, Sturrock RD. Intraobserver herhaalbaarheid en interobserver reproduceerbaarheid in musculoskeletale ultrasone beeldvormingsmetingen.�Clin Exp Rheumatol. 2001;19(1):89�92.
11. Ramwadhdoebe S, Sakkers RJ, Uiterwaal CS, et al. Evaluatie van een trainingsprogramma voor algemene echografische screening voor ontwikkelingsdysplasie van de heup in de preventieve kindergezondheidszorg.�Pediatr Radiol. 2010;40(10):1634�1639.
12. Altman R, Alarcón G, Appelrouth D, et al. Criteria van het American College of Rheumatology voor de classificatie en rapportage van artrose van de heup.�Artritis Reum. 1991;34(5):505�514.
13. Banerjee P, McLean CR. Femoroacetabulair impingement.�Curr Rev Musculoskelet Med. 2011;4(1):23�32.
14. Clohisy JC, Knaus ER, Hunt DM, et al. Klinische presentatie van patiënten met symptomatisch anterieur heupimpingement.�Clin Orthop Relat Res. 2009;467(3):638�644.
15. Ito K, Leunig M, Ganz R. Histopathologische kenmerken van het acetabulum labrum bij femoroacetabulaire impingement.�Clin Orthop Relat Res. 2004;(429):262.
16. Beall DP, Sweet CF, Martin HD, et al. Beeldvorming van bevindingen van het femoroacetabulaire impingement-syndroomSkeletachtige radiol. 2005;34(11):691�701.
17. Burnett RS, Della Rocca GJ, Prather H, et al. Klinische presentatie van patiënten met tranen van het labrum acetabulum.�J Bone Joint Surg Am. 2006;88(7):1448�1457.
18. Leunig M, Werlen S, Ungersb�ck A, et al. Evaluatie van het labrum acetabulum door MR-artrografie [gepubliceerde correctie verschijnt in�J Botgewricht Surg Br. 1997;79(4):693].�J Botgewricht Surg Br. 1997;79(2):230�234.
19. Groh MM, Herrera J. Een uitgebreid overzicht van heuplabrale tranenCurr Rev Musculoskelet Med. 2009;2(2):105�117.
20. Blankenbaker DG, De Smet AA, Keene JS. Echografie van de iliopsoas-pees en injectie van de iliopsoas-slijmbeurs voor diagnose en behandeling van de pijnlijke brekende heup.�Skeletachtige radiol. 2006;35(8):565�571.
21. Egol KA, Koval KJ, Kummer F, et al. Stressfracturen van de femurhals.�Clin Orthop Relat Res. 1998;(348):72.
22. Fullerton LR Jr, Snowdy HA. Femorale nek stressfracturen.�Ben J Sports Med. 1988;16(4):365�377.
23. Newberg AH, Newman JS. Beeldvorming van de pijnlijke heup.�Clin Orthop Relat Res. 2003;(406):19.
24. Margaretten ME, Kohlwes J, Moore D, et al. Heeft deze volwassen patiënt septische artritis?�JAMA. 2007;297(13):1478�1488.
25. Eich GF, Superti-Furga A, Umbricht FS, et al. De pijnlijke heup: evaluatie van criteria voor klinische besluitvorming.�Eur J Kinderarts. 1999;158(11):923�928.
26. Kocher MS, Zurakowski D, Kasser JR. Onderscheid maken tussen septische artritis en voorbijgaande synovitis van de heup bij kinderenJ Bone Joint Surg Am. 1999;81(12):1662�1670.
27. Learch TJ, Farooki S. Magnetische resonantie beeldvorming van septische artritisClin Imaging. 2000;24(4):236�242.
28. Lee SK, Suh KJ, Kim YW, et al. Septische artritis versus voorbijgaande synovitis bij MR-beeldvormingRadiologie. 1999;211(2):459�465.
29. Leopold SS, Battista V, Oliverio JA. Veiligheid en werkzaamheid van intra-articulaire heupinjectie met behulp van anatomische oriëntatiepunten.�Clin Orthop Relat Res. 2001; (391):192.
30. Mitchell DG, Rao VM, Dalinka MK, et al. Avasculaire necrose van de femurkop: correlatie van MR-beeldvorming, radiografische stadiëring, beeldvorming van radionucliden en klinische bevindingen.�Radiologie. 1987;162(3):709�715.
31. Mont MA, Zywiel MG, Marker DR, et al. Het natuurlijke beloop van onbehandelde asymptomatische osteonecrose van de heupkop.�J Bone Joint Surg Am. 2010;92(12):2165�2170.
32. Assouline-Dayan Y, Chang C, Greenspan A, et al. Pathogenese en natuurlijk beloop van osteonecrose.�Semin Artritis Reum. 2002;32(2):94�124.
33. Totty WG, Murphy WA, Ganz WI, et al. Magnetische resonantie beeldvorming van de normale en ischemische femurkop.�AJR Am J Roentgenol. 1984;143(6):1273�1280.
34. Kirschner JS, Foye PM, Cole JL. Piriformis-syndroom, diagnose en behandeling.�Muscle Nerve. 2009;40(1):10�18.
35. Hopayian K, Song F, Riera R, et al. De klinische kenmerken van het piriformis-syndroom.�Eur Spine J. 2010;19(12):2095�2109.
36. Torriani M, Souto SC, Thomas BJ, et al. Ischiofemoraal impingement-syndroomAJR Am J Roentgenol. 2009;193(1):186�190.
37. Ali AM, Whitwell D, Ostlere SJ. Casusrapport: beeldvorming en chirurgische behandeling van een knappende heup als gevolg van ischiofemoraal impingement.�Skeletachtige radiol. 2011;40(5):653�656.
38. Lee EY, Margherita AJ, Gierada DS, et al. MRI van het piriformis-syndroomAJR Am J Roentgenol. 2004;183(1):63�64.
39. Slipman CW, Jackson HB, Lipetz JS, et al. Verwijszones voor SI-gewrichtspijn.�Arch Phys Med revalidatie. 2000;81(3):334�338.
40. Moore KL, Dalley AF, Agur AMKlinisch georiënteerde anatomie. 6e druk. Philadelphia, Pennsylvania: Lippincott Williams & Wilkins; 2010. XNUMX.
41. Adlakha S, Burket M, Cooper C. Percutane interventie voor chronische totale occlusie van de interne iliacale slagader voor niet-aflatende claudicatio van de bil.�Katheter Cardiovasc Interv. 2009;74(2):257�259.
42. Brown MD, Gomez-Marin O, Brookfield KF, et al. Differentiële diagnose van heupziekte versus wervelkolomziekte.�Clin Orthop Relat Res. 2004; (419):280.
43. Segal NA, Felson DT, Torner JC, et al.; Multicenter Artrose Studiegroep. Groter trochanter pijnsyndroom.�Arch Phys Med revalidatie. 2007;88(8):988�992.
44. Strauss EJ, Nho SJ, Kelly BT. Groter trochanter pijnsyndroom.�Sport Med Arthrosc. 2010;18(2):113�119.
45. Williams BS, Cohen SP. Groter trochanter pijnsyndroom.�Anest Analg. 2009;108(5):1662�1670.
46. Tibor LM, Sekiya JK. Differentiële diagnose van pijn rond het heupgewricht.�arthroscopy. 2008;24(12):1407�1421.
Accordeon sluiten
Professionele reikwijdte van de praktijk *
De informatie hierin over "Evaluatie van de patiënt met heuppijn" is niet bedoeld ter vervanging van een een-op-een relatie met een gekwalificeerde zorgverlener of gediplomeerde arts en is geen medisch advies. We moedigen u aan om beslissingen over de gezondheidszorg te nemen op basis van uw onderzoek en samenwerking met een gekwalificeerde zorgverlener.
Blog Informatie & Scope Discussies
Ons informatiebereik: is beperkt tot chiropractie, musculoskeletale, fysieke medicijnen, welzijn, bijdragende etiologische viscerosomatische stoornissen binnen klinische presentaties, geassocieerde somatoviscerale reflex klinische dynamiek, subluxatiecomplexen, gevoelige gezondheidskwesties en/of functionele geneeskunde artikelen, onderwerpen en discussies.
Wij bieden en presenteren klinische samenwerking met specialisten uit verschillende disciplines. Elke specialist wordt beheerst door hun professionele praktijk en hun jurisdictie van licentiestatus. We gebruiken functionele gezondheids- en welzijnsprotocollen om de verwondingen of aandoeningen van het bewegingsapparaat te behandelen en te ondersteunen.
Onze video's, berichten, onderwerpen, onderwerpen en inzichten behandelen klinische zaken, problemen en onderwerpen die verband houden met en direct of indirect onze klinische praktijk ondersteunen.*
Ons kantoor heeft redelijkerwijs geprobeerd om ondersteunende citaten te geven en heeft de relevante onderzoeksstudie of studies geïdentificeerd die onze berichten ondersteunen. Wij verstrekken kopieën van ondersteunende onderzoeksstudies die op verzoek beschikbaar zijn voor regelgevende instanties en het publiek.
We begrijpen dat we zaken behandelen die een aanvullende uitleg vereisen over hoe het kan helpen bij een bepaald zorgplan of behandelprotocol; daarom, om het onderwerp hierboven verder te bespreken, aarzel dan niet om te vragen Dr. Alex Jimenez, DC, of neem contact met ons op 915-850-0900.
Wij zijn er om u en uw gezin te helpen.
zegeningen
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licentie als Doctor of Chiropractic (DC) in Texas & New Mexico*
Texas DC-licentie # TX5807, New Mexico DC-licentie # NM-DC2182
Licentie als geregistreerde verpleegkundige (RN*) in Florida
Florida-licentie RN-licentie # RN9617241 (controle nr. 3558029)
Compacte status: Licentie voor meerdere staten: Geautoriseerd om te oefenen in 40 Staten*
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mijn digitale visitekaartje