Herniated Disc & Sciatica Niet-operatieve behandeling in El Paso, TX
Een hernia, ook wel bekend als een hernia of een gescheurde schijf, is een aandoening in de gezondheidszorg die optreedt wanneer een scheur in de buitenste, vezelachtige ring van een tussenwervelschijf ervoor zorgt dat het zachte, centrale deel uitpuilt van het beschadigde, omringende kraakbeen. Hernia's zijn over het algemeen te wijten aan de degeneratie van de buitenste ring van een tussenwervelschijf, bekend als de anulus fibrosus. Trauma, tilblessures of overbelasting kunnen ook een hernia veroorzaken. Een scheur in de tussenwervelschijf kan resulteren in het vrijkomen van chemicaliën die irritatie kunnen veroorzaken en uiteindelijk de directe oorzaak van ernstige rugpijn, zelfs zonder zenuwwortelcompressie.
Hernia's ontwikkelen zich ook vaak na een eerder bestaand uitsteeksel van de schijf, een medische aandoening waarbij de buitenste lagen van de annulus fibrosus intact blijven, maar deze kunnen uitpuilen als de schijf onder druk wordt gezet. In tegenstelling tot een hernia ontsnapt geen van de gelachtige delen aan de tussenwervelschijf. Hernia's genezen vaak vanzelf binnen enkele weken. Ernstige hernia's kunnen een operatie vereisen, maar verschillende onderzoeken hebben aangetoond dat niet-operatieve behandeling het herstelproces van een hernia kan helpen verbeteren en beheersen zonder dat chirurgische ingrepen nodig zijn.
Chirurgische versus niet-operatieve behandeling van lumbale schijfhernia met behulp van de Spine Patient Outcomes Research Trial (SPORT): een gerandomiseerde trial
Abstract
- Achtergrond: Lumbale diskectomie is de meest gebruikelijke chirurgische ingreep die wordt uitgevoerd voor rug- en beensymptomen bij Amerikaanse patiënten, maar de effectiviteit van de procedure ten opzichte van niet-operatieve zorg blijft controversieel.
- Doelstelling: Om de werkzaamheid van een operatie voor lumbale tussenwervelschijfhernia te beoordelen.
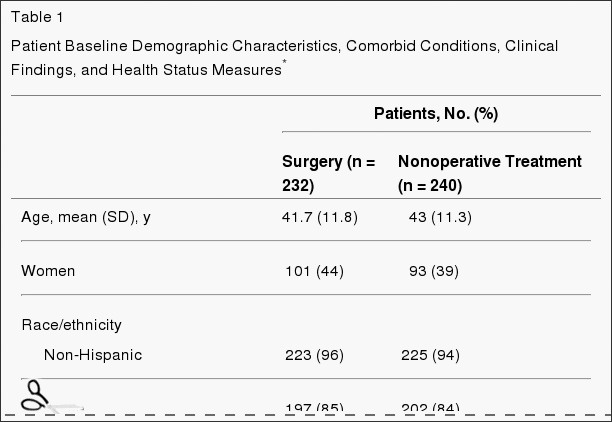
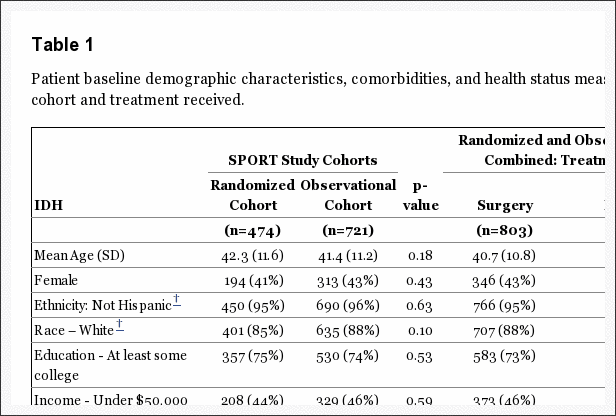
- Ontwerp, instelling en patiënten: De Spine Patient Outcomes Research Trial, een gerandomiseerde klinische studie waarbij patiënten tussen maart 2000 en november 2004 werden ingeschreven in 13 multidisciplinaire wervelkolomklinieken in 11 Amerikaanse staten. Patiënten waren 501 chirurgische kandidaten (gemiddelde leeftijd, 42 jaar; 42% vrouwen) met beeldvorming bevestigde lumbale tussenwervelschijfhernia en aanhoudende tekenen en symptomen van radiculopathie gedurende ten minste 6 weken.
- interventies: Standaard open diskectomie versus niet-operatieve behandeling op maat van de patiënt.
- Belangrijkste uitkomstmaten: Primaire uitkomsten waren veranderingen ten opzichte van baseline voor de Medical Outcomes Study 36-item Short-Form Health Survey schalen voor lichamelijke pijn en fysiek functioneren en de gemodificeerde Oswestry Disability Index (American Academy of Orthopaedic Surgeons MODEMS-versie) na 6 weken, 3 maanden, 6 maanden, en 1 en 2 jaar vanaf inschrijving. Secundaire uitkomsten omvatten de ernst van ischias zoals gemeten door de Sciatica Bothersomeness Index, tevredenheid met de symptomen, zelfgerapporteerde verbetering en werkstatus.
- Resultaten: De naleving van de toegewezen behandeling was beperkt: 50% van de patiënten die voor een operatie waren toegewezen, werd binnen 3 maanden na inschrijving geopereerd, terwijl 30% van degenen die voor een niet-operatieve behandeling waren toegewezen, in dezelfde periode werd geopereerd. Intent-to-treat-analyses lieten substantiële verbeteringen zien voor alle primaire en secundaire uitkomsten in beide behandelingsgroepen. Verschillen tussen de groepen in verbeteringen waren consistent in het voordeel van chirurgie voor alle periodes, maar waren klein en niet statistisch significant voor de primaire uitkomsten.
- Conclusies: Patiënten in zowel de operatie- als de niet-operatieve behandelingsgroep verbeterden aanzienlijk over een periode van 2 jaar. Vanwege de grote aantallen patiënten die in beide richtingen zijn overgestoken, zijn conclusies over de superioriteit of gelijkwaardigheid van de behandelingen niet gerechtvaardigd op basis van de intent-to-treat-analyse.
- Proefregistratie: clinicaltrials.gov Identifier: NCT00000410
Lumbale diskectomie is de meest gebruikelijke chirurgische ingreep die in de Verenigde Staten wordt uitgevoerd voor patiënten met rug- en beensymptomen; de overgrote meerderheid van de procedures zijn keuzevakken. Een hernia van de lumbale schijf wordt echter vaak gezien bij beeldvormingsonderzoeken zonder symptomen[1,2] en kan na verloop van tijd verdwijnen zonder operatie.[3] Tot 15-voudige variatie in regionale discectomiepercentages in de Verenigde Staten[4] en lagere percentages internationaal roepen vragen op over de geschiktheid van sommige van deze operaties.[5,6]
Verschillende onderzoeken hebben chirurgische en niet-operatieve vergeleken behandeling van patiënten met hernia, maar basislijnverschillen tussen behandelingsgroepen, kleine steekproeven of gebrek aan gevalideerde uitkomstmaten in deze onderzoeken beperken evidence-based conclusies met betrekking tot optimale behandeling. [7-12] De Spine Patient Outcomes Research Trial (SPORT) werd in maart 2000 gestart om vergelijk de uitkomsten van chirurgische en niet-operatieve behandeling van lumbale tussenwervelschijfhernia, spinale stenose of degeneratieve spondylolisthesis.[13] De proef omvatte zowel een gerandomiseerde cohort als een observationele cohort die weigerde te worden gerandomiseerd ten gunste van het aanwijzen van hun eigen behandeling, maar verder voldeed aan alle andere criteria voor opname en die ermee instemde een follow-up te ondergaan volgens hetzelfde protocol. Dit artikel rapporteert intent-to-treat-resultaten gedurende 2 jaar voor het gerandomiseerde cohort.
Methoden
studie ontwerp
SPORT werd uitgevoerd in 13 multidisciplinaire wervelkolompraktijken in 11 Amerikaanse staten (Californië, Georgia, Illinois, Maine, Michigan, Missouri, Nebraska, New York, New Hampshire, Ohio, Pennsylvania). De proefpersonencommissie van elke deelnemende instelling keurde een gestandaardiseerd protocol goed. Alle patiënten hebben schriftelijke geïnformeerde toestemming gegeven. Een onafhankelijke commissie voor gegevens- en veiligheidsmonitoring volgde de studie met tussenpozen van zes maanden.[6]
Patiëntenpopulatie
Patiënten kwamen in aanmerking voor deelname als ze 18 jaar en ouder waren en door de deelnemende artsen tijdens de inschrijvingsperiode van het onderzoek werden gediagnosticeerd met hernia van de tussenwervelschijf en aanhoudende symptomen ondanks enige niet-operatieve behandeling gedurende ten minste 6 weken. De inhoud van pre-inschrijving niet-operatieve zorg was niet vooraf gespecificeerd in het protocol, maar omvatte voorlichting/counseling (71%), fysiotherapie (67%), epidurale injecties (42%), chiropractische therapie (32%), ontstekingsremmende medicatie (61%) en opioïde analgetica (40%).
Specifieke inclusiecriteria bij inschrijving waren radiculaire pijn (onder de knie voor lagere lumbale hernia's, in de voorkant van de dij voor bovenste lumbale hernia's) en bewijs van zenuwwortelirritatie met een positief teken van zenuwwortelspanning (rechte been omhoog�positief tussen 30� en 70° of positief teken van femorale spanning) of een corresponderende neurologische uitval (asymmetrische onderdrukte reflex, verminderd gevoel in een dermatomale distributie, of zwakte in een myotomale distributie). Bovendien waren alle deelnemers chirurgische kandidaten die geavanceerde beeldvorming van de wervels hadden ondergaan (97% magnetische resonantiebeeldvorming, 3% computertomografie) met schijfhernia (uitsteeksel, extrusie of afgezonderd fragment) [14] op een niveau en zijde die overeenkomen met de klinische symptomen . Patiënten met meerdere hernia's werden geïncludeerd als slechts één van de hernia's als symptomatisch werd beschouwd (dwz als er maar één geopereerd zou worden).
Uitsluitingscriteria waren onder meer eerdere lumbale chirurgie, cauda-equinasyndroom, scoliose groter dan 15°, segmentale instabiliteit (>10° hoekbeweging of >4 mm translatie), wervelfracturen, infectie of tumor van de wervelkolom, inflammatoire spondyloarthropathie, zwangerschap, comorbide aandoeningen die chirurgie contra-indiceerden of onvermogen/onwil om binnen 6 maanden geopereerd te worden.
Studie Interventies
De operatie was een standaard open diskectomie met onderzoek van de betrokken zenuwwortel.[15,16] De door alle deelnemende centra overeengekomen procedure werd uitgevoerd onder algemene of lokale anesthesie, met patiënten in buikligging of knie-borsthouding. Chirurgen werden aangemoedigd om loepvergroting of een microscoop te gebruiken. Met behulp van een middellijnincisie die de paraspinale spieren weerspiegelde, werd de interlaminaire ruimte betreden zoals beschreven door Delamarter en McCullough.[15] In sommige gevallen werd de mediale rand van het superieure facet verwijderd om de betrokken zenuwwortel duidelijk te kunnen zien. Met behulp van een kleine ringvormige incisie werd het schijffragment verwijderd zoals beschreven door Spengler. Het kanaal werd geïnspecteerd en het foramen onderzocht op resterende schijf- of botpathologie. De zenuwwortel werd gedecomprimeerd, waardoor deze vrij mobiel bleef.
De niet-operatieve behandelingsgroep kreeg 'gebruikelijke zorg', waarbij het studieprotocol aanbeveelde dat de minimale niet-chirurgische behandeling ten minste actieve fysiotherapie, onderwijs/counseling met huiswerkinstructie en niet-steroïde anti-inflammatoire geneesmiddelen omvat, indien dit wordt verdragen. Andere niet-operatieve behandelingen werden vermeld en artsen werden aangemoedigd om de behandeling op de patiënt af te stemmen; alle niet-operatieve behandelingen werden prospectief gevolgd.[13,17]
Studiemaatregelen
De primaire metingen waren de Medical Outcomes Study 36-Item Short-Form Health Survey (SF-36) lichamelijke pijn en fysieke functieschalen [18-21] en de American Academy of Orthopaedic Surgeons MODEMS-versie van de Oswestry Disability Index (ODI). [22] Zoals gespecificeerd in het onderzoeksprotocol, waren de primaire uitkomsten veranderingen ten opzichte van de uitgangswaarde in deze schalen op 6 weken, 3 maanden, 6 maanden en 1 en 2 jaar na inschrijving.
Secundaire maatregelen omvatten door de patiënt zelf gerapporteerde verbetering, werkstatus en tevredenheid met de huidige symptomen en met de zorg.[23] De ernst van de symptomen werd gemeten met de Sciatica Bothersomeness Index (bereik, 0-24; hogere scores vertegenwoordigen ergere symptomen).[24,25]
Werving, inschrijving en randomisatie
Een onderzoeksverpleegkundige op elke locatie identificeerde potentiële deelnemers en controleerde of ze in aanmerking kwamen. Voor werving en geïnformeerde toestemming beschreven op bewijs gebaseerde videobanden de chirurgische en niet-operatieve behandelingen en de verwachte voordelen, risico's en onzekerheden. [26,27] Deelnemers kregen inschrijving aangeboden in ofwel de gerandomiseerde studie of een gelijktijdige observationele cohort, de resultaten waarvan wordt gerapporteerd in een begeleidend artikel.
Inschrijving begon in maart 2000 en eindigde in november 2004. Basisvariabelen werden verzameld voorafgaand aan randomisatie. Patiënten rapporteerden zelf ras en etniciteit met behulp van categorieën van de National Institutes of Health.
Door de computer gegenereerde willekeurige behandelingstoewijzing op basis van gepermuteerde blokken (willekeurig gegenereerde blokken van 6, 8, 10 en 12) [28] binnen sites vond onmiddellijk na inschrijving plaats via een geautomatiseerd systeem op elke site, waardoor de toewijzing correct werd verborgen. Studiemetingen werden verzameld bij aanvang en bij regelmatig geplande vervolgbezoeken. Opvolgbezoeken op korte termijn vonden plaats na 6 weken en 3 maanden. Als de operatie langer dan 6 weken werd uitgesteld, werden aanvullende follow-upgegevens 6 weken en 3 maanden na de operatie verkregen. Follow-upbezoeken op langere termijn vonden plaats na 6 maanden, 1 jaar na inschrijving en daarna jaarlijks.
Statistische analyse
We hebben oorspronkelijk vastgesteld dat een steekproef van 250 patiënten in elke behandelingsgroep voldoende was (met een 2-zijdig significantieniveau van 05 en 85% vermogen) om een verschil van 10 punten te detecteren in de SF-36 schalen voor lichamelijke pijn en fysiek functioneren. of een vergelijkbare effectgrootte in de ODI. Dit verschil kwam overeen met de meldingen van patiënten dat ze "een beetje beter" waren in de Maine Lumbar Spine Study (MLSS).[29] De berekening van de steekproefomvang liet maximaal 20% ontbrekende gegevens toe, maar hield geen rekening met specifieke niveaus van niet-naleving.
De analyses voor de primaire en secundaire uitkomsten gebruikten alle beschikbare gegevens voor elke periode op een intent-to-treat-basis. Vooraf bepaalde eindpunten voor het onderzoek omvatten resultaten na 6 weken, 3 maanden, 6 maanden, 1 jaar en 2 jaar. Om te corrigeren voor het mogelijke effect van ontbrekende gegevens op de onderzoeksresultaten, werd de analyse van gemiddelde veranderingen voor continue uitkomsten uitgevoerd met behulp van een maximale waarschijnlijkheidsschatting voor longitudinale mixed-effects-modellen onder aannames van 'missing at random' en inclusief een term voor behandelcentrum. Vergelijkende analyses werden uitgevoerd met behulp van de enkelvoudige toerekeningsmethoden van overgedragen basislijnwaarde en overgedragen laatste waarde, evenals een longitudinaal gemengd model dat controleerde voor covariaten die verband houden met gemiste bezoeken.
Voor binaire secundaire uitkomsten werden longitudinale logistische regressiemodellen aangepast met behulp van gegeneraliseerde schattingsvergelijkingen [31] zoals geïmplementeerd in het PROC GENNOD-programma van SAS versie 9.1 (SAS Institute Inc, Cary, NC). Behandelingseffecten werden geschat als verschillen in de geschatte proporties in de 2 behandelingsgroepen.
P<.05 (2-zijdig) werd gebruikt om statistische significantie vast te stellen. Voor de primaire uitkomsten werden op elk aangewezen tijdstip 95% betrouwbaarheidsintervallen (CI's) voor gemiddelde behandelingseffecten berekend. Globale tests van de gezamenlijke hypothese van geen behandelingseffect op een van de aangewezen perioden werden uitgevoerd met behulp van Wald-testen [32] zoals geïmplementeerd in SAS. Deze tests verklaren de intra-individuele correlatie als gevolg van herhaalde metingen in de loop van de tijd.[32]
Het niet naleven van een willekeurig toegewezen behandeling kan betekenen dat de intention-to-treat-analyse het werkelijke voordeel van de behandeling onderschat.[33,34] Als vooraf geplande gevoeligheidsanalyse schatten we ook een 'as-treat' longitudinale analyse op basis van vergelijkingen van die daadwerkelijk chirurgisch en niet-operatief behandeld. Herhaalde metingen van uitkomsten werden gebruikt als de afhankelijke variabelen, en de ontvangen behandeling werd opgenomen als een in de tijd variërende covariabele. Er werden aanpassingen gemaakt voor het tijdstip van de operatie ten opzichte van de oorspronkelijke inschrijvingsdatum om de aangewezen follow-uptijden te benaderen. Baselinevariabelen die afzonderlijk werden gevonden om ontbrekende gegevens of ontvangen behandeling na 1 jaar te voorspellen, werden opgenomen om te corrigeren voor mogelijke confounding.
Resultaten
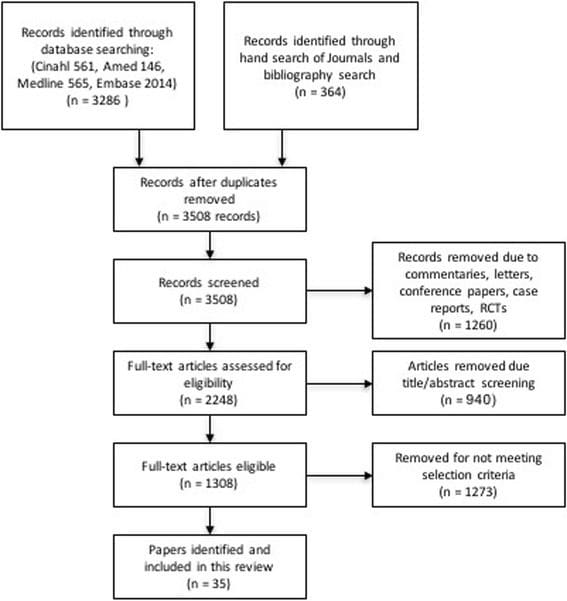
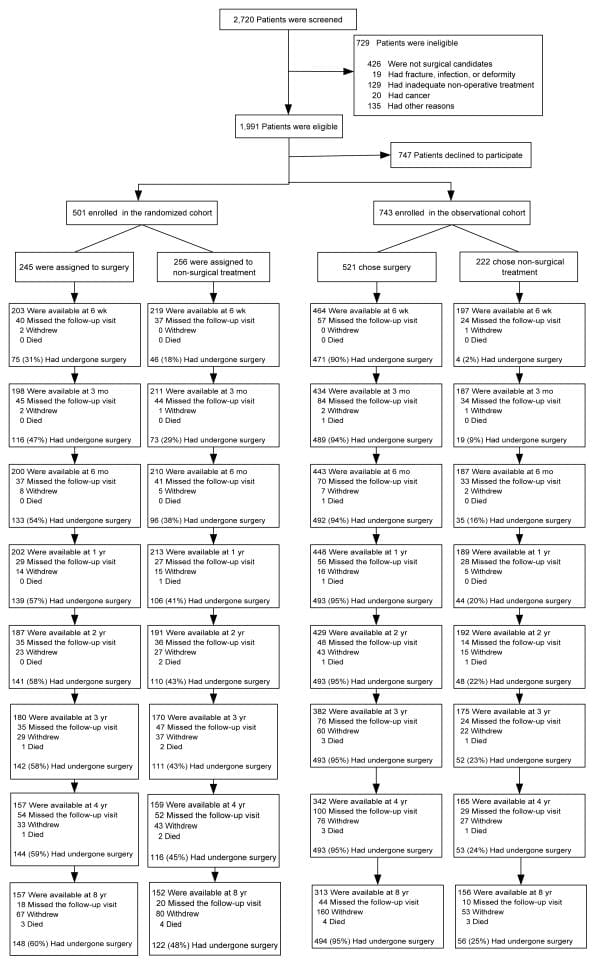
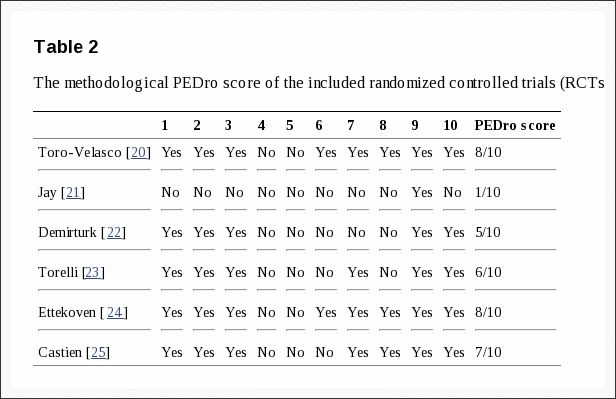
SPORT bereikte volledige inschrijving, met 501 (25%) van 1991 in aanmerking komende patiënten die deelnamen aan de gerandomiseerde studie. In totaal hebben 472 deelnemers (94%) ten minste 1 vervolgbezoek afgelegd en zijn opgenomen in de analyse. Gegevens waren beschikbaar voor tussen 86% en 73% van de patiënten op elk van de aangewezen follow-up-tijden (Figuur 1).
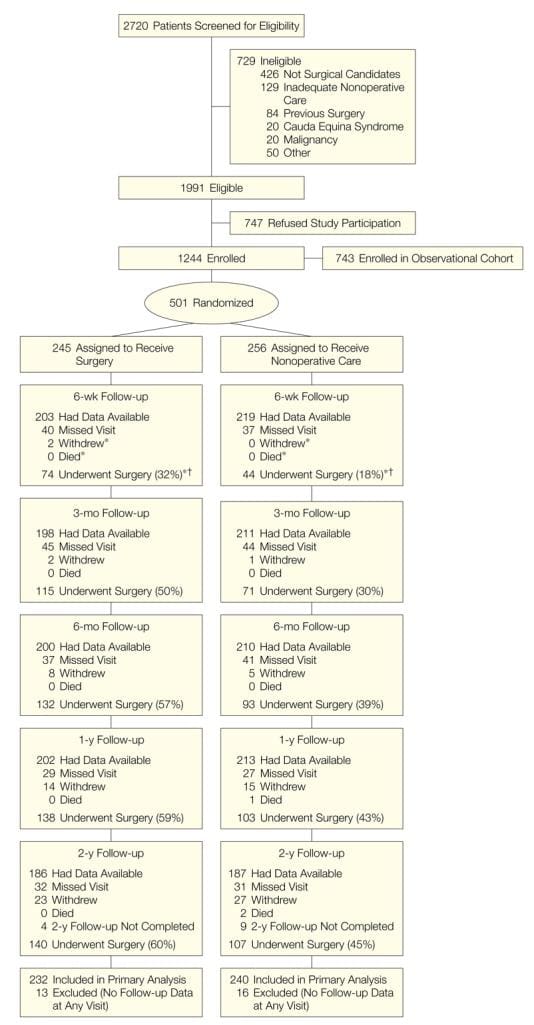
Figuur 1: Stroomdiagram van de SPORT gerandomiseerde gecontroleerde studie van schijfhernia: uitsluiting, inschrijving, randomisatie en follow-up.
Patiëntkenmerken
Patiëntkenmerken bij aanvang zijn weergegeven in tabel 1. Over het algemeen had de onderzoekspopulatie een gemiddelde leeftijd van 42 jaar, met een meerderheid van mannen, blanken, werkenden en ten minste een universiteit; 16% ontving een arbeidsongeschiktheidsuitkering. Alle patiënten hadden radiculaire beenpijn, 97% in een klassieke dermatomale distributie. De meeste hernia's waren op L5-S1, posterolateraal, en waren extrusies op basis van beeldvormingscriteria.[14] De 2 gerandomiseerde groepen waren vergelijkbaar bij baseline.
Niet-operatieve behandelingen
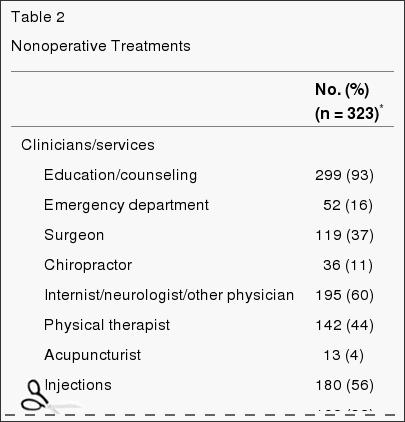
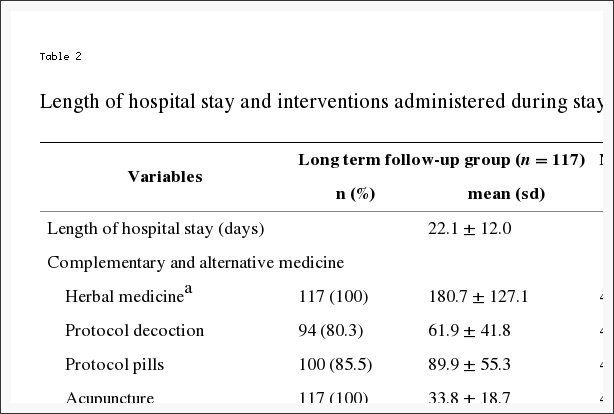
Tijdens het onderzoek werden verschillende niet-operatieve behandelingen gebruikt (tabel 2). De meeste patiënten kregen voorlichting/counseling (93%) en ontstekingsremmende medicijnen (61%) (niet-steroïde anti-inflammatoire geneesmiddelen, cyclo-oxygenase 2-remmers of orale steroïden); 46% kreeg opiaten; meer dan 50% kreeg injecties (bijvoorbeeld epidurale steroïden); en 29% kreeg activiteitsbeperking voorgeschreven. Vierenveertig procent kreeg tijdens de proef actieve fysiotherapie; 67% had het echter vóór de inschrijving ontvangen.
Chirurgische behandeling en complicaties
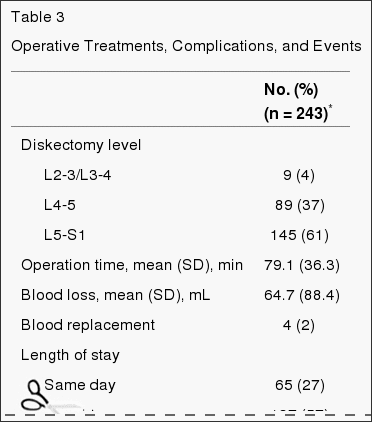
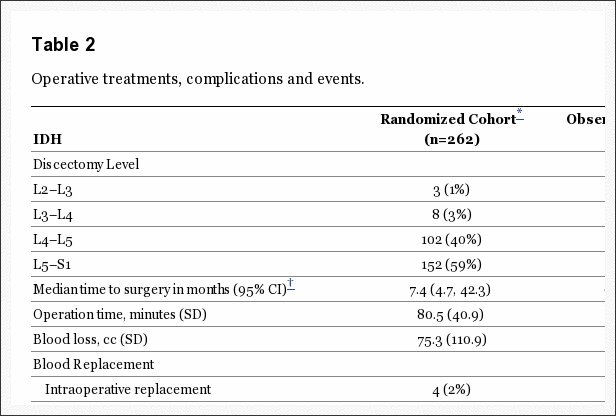
Tabel 3 geeft de kenmerken van chirurgische behandeling en complicaties. De mediane chirurgische tijd was 75 minuten (interkwartielbereik, 58-90), met een mediane bloedverlies van 49.5 ml (interkwartielbereik, 25-75). Slechts 2% vereiste transfusies. Er waren geen perioperatieve sterfgevallen; 1 patiënt stierf 11 maanden na inschrijving aan complicaties van de bevalling. De meest voorkomende intraoperatieve complicatie was durale traan (4%). Er waren geen postoperatieve complicaties bij 95% van de patiënten. Heroperatie vond plaats bij 4% van de patiënten binnen 1 jaar na de eerste operatie; meer dan 50% van de heroperaties betrof terugkerende hernia's van hetzelfde niveau.
Niet-naleving
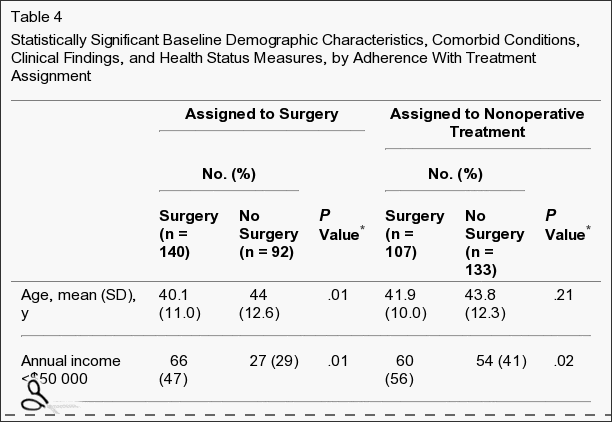
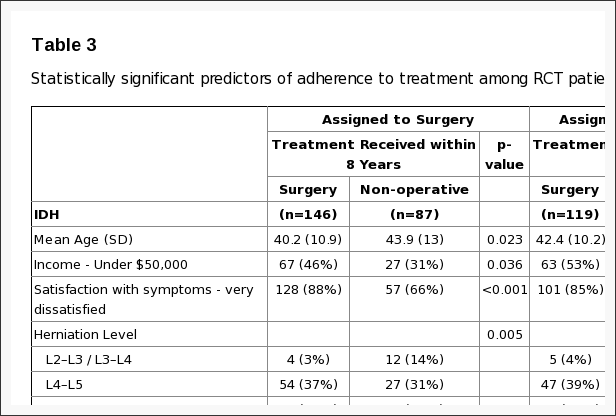
Niet-naleving van de behandelingsopdracht had gevolgen voor beide groepen, dwz sommige patiënten in de operatiegroep kozen ervoor om de operatie uit te stellen of af te wijzen, en sommigen in de niet-operatieve behandelingsgroep stapten over om een operatie te ondergaan (Figuur 1). De kenmerken van crossover-patiënten die statistisch verschilden van patiënten die niet overstapten, worden weergegeven in tabel 4. Degenen die meer geneigd waren om over te stappen om een operatie te ondergaan, hadden over het algemeen een lager inkomen, slechtere basislijnsymptomen, meer basishandicap op de ODI, en waren meer kans om hun symptomen als erger te beoordelen bij inschrijving dan de andere patiënten die een niet-operatieve behandeling kregen. Degenen die vaker overstapten om niet-operatieve zorg te krijgen, waren ouder, hadden hogere inkomens, hadden meer kans op een hernia van de bovenste lumbale schijf, hadden minder kans op een positief testresultaat voor het rechtzetten van de benen, hadden minder pijn, betere fysieke functie, minder handicap op de ODI, en waren meer geneigd om hun symptomen als beter te beoordelen bij inschrijving dan de andere operatiepatiënten.
Ontbrekende gegevens
De percentages ontbrekende gegevens waren gelijk tussen de groepen op elk tijdstip, zonder bewijs van differentiële uitval volgens de toegewezen behandeling. De kenmerken van patiënten met gemiste bezoeken leken sterk op die van de rest van het cohort, behalve dat patiënten met ontbrekende gegevens minder snel getrouwd waren, meer kans hadden op een invaliditeitsuitkering, meer kans hadden om te roken, meer kans hadden op baseline motorische zwakte , en had lagere baseline mentale component samenvattingsscores op de SF-36.
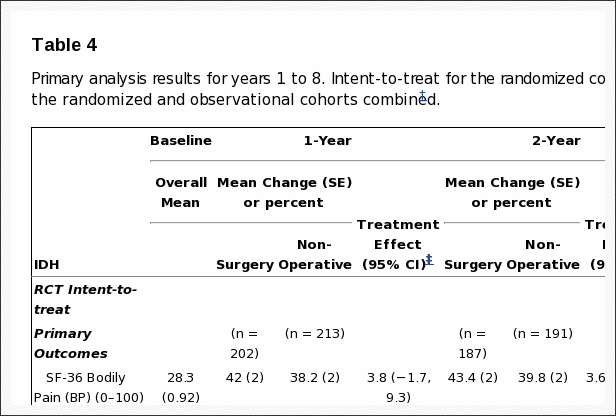
Intent-to-Treat-analyses
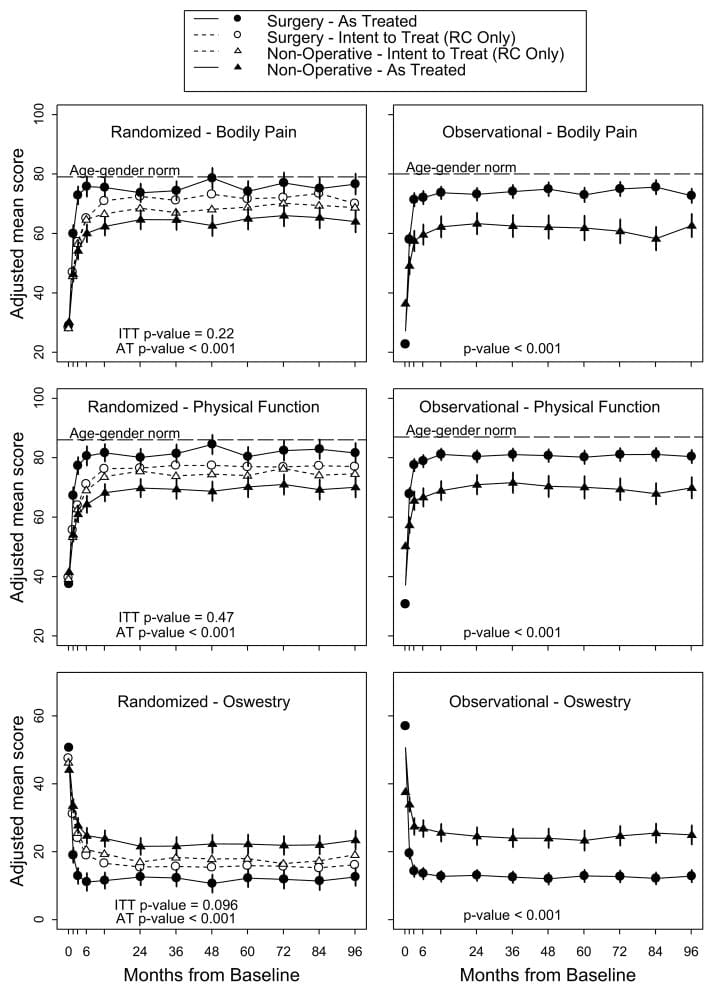
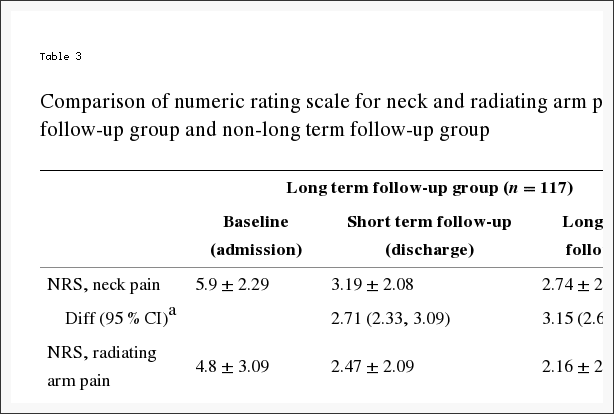
Tabel 5 toont de geschatte gemiddelde veranderingen ten opzichte van de uitgangswaarde en de behandelingseffecten (verschillen in veranderingen ten opzichte van de uitgangswaarde tussen behandelingsgroepen) gedurende 3 maanden, 1 jaar en 2 jaar. Voor elke maatregel en op elk punt begunstigt het behandelingseffect chirurgie. De behandelingseffecten voor de primaire uitkomsten waren klein en op geen van de punten statistisch significant. Zoals weergegeven in figuur 2, vertoonden beide behandelingsgroepen sterke verbeteringen op elk van de aangewezen follow-uptijden, met kleine voordelen voor chirurgie. Voor elk primair resultaat was de gecombineerde globale test voor elk verschil in elke periode echter niet statistisch significant. Deze test houdt rekening met intra-individuele correlaties zoals beschreven in de sectie 'Methoden'.
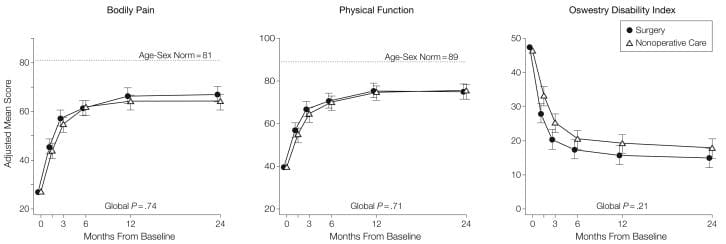
Figuur 2: Gemiddelde scores in de loop van de tijd voor SF-36 Lichamelijke pijn en fysieke functieschalen en Oswestry Disability Index.
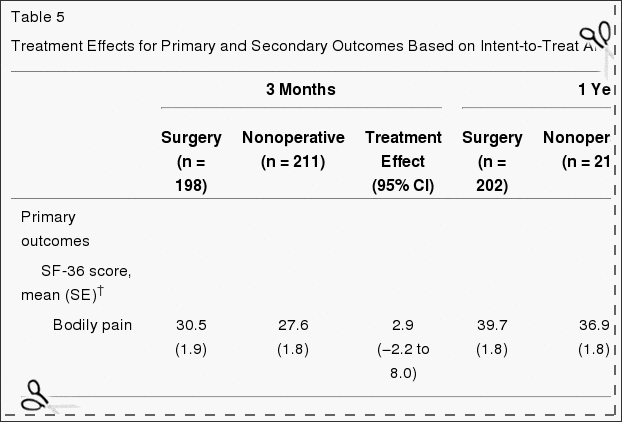
Tabel 5: Behandelingseffecten voor primaire en secundaire resultaten op basis van intent-to-treat-analyses*
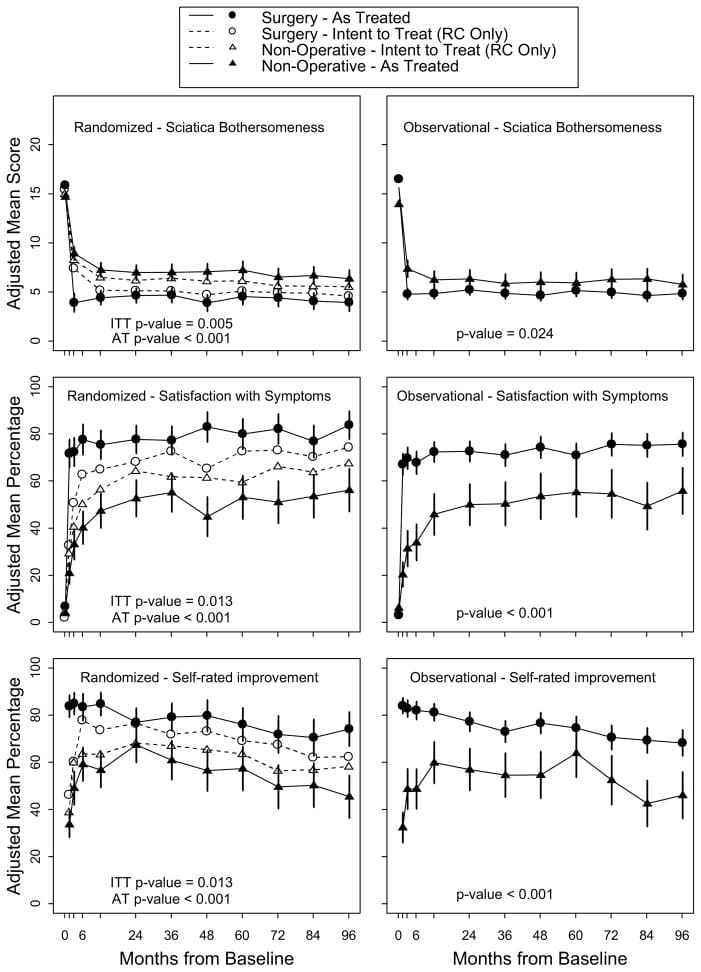
Voor het secundaire resultaat van ischiashinder tonen tabel 5 en figuur 3 dat er grotere verbeteringen waren in de ischiashinderindex in de operatiegroep op alle aangewezen follow-uptijden: 3 maanden (behandelingseffect,? 2.1; 95% BI,? 3.4 tot ?0.9), 1 jaar (behandeleffect, ?1.6; 95% BI, ?2.9 tot ?0.4), en 2 jaar (behandeleffect, ?1.6; 95% BI, ?2.9 tot ?0.3), met resultaten van de globale hypothesetest is statistisch significant (P=.003). Patiënttevredenheid met symptomen en behandeling vertoonde kleine effecten ten gunste van chirurgie, terwijl de arbeidsstatus kleine effecten vertoonde ten gunste van niet-operatieve zorg, maar geen van deze veranderingen was statistisch significant. Zelf beoordeelde vooruitgang toonde een klein statistisch significant voordeel voor chirurgie (P=04).
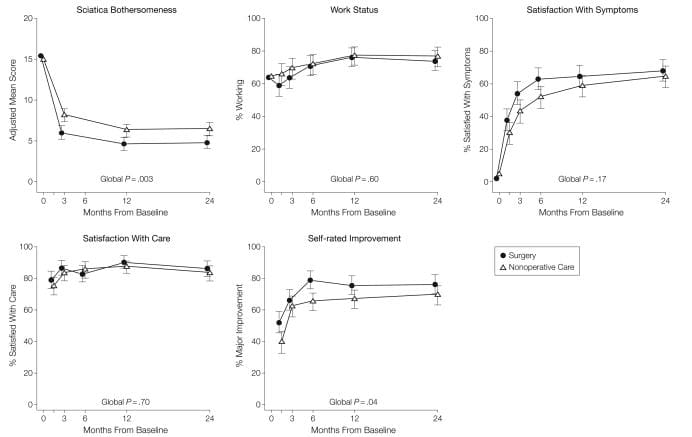
Figuur 3: Maatregelen in de loop van de tijd voor ischiashinderindex, arbeidsstatus, tevredenheid met symptomen, tevredenheid met zorg en zelfbeoordeling.
As-treated-analyses op basis van de ontvangen behandeling werden uitgevoerd met aanpassingen voor het tijdstip van de operatie en factoren die van invloed waren op de cross-over van de behandeling en ontbrekende gegevens. Deze leverden heel andere resultaten op dan de intent-to-treat-analyse, met sterke, statistisch significante voordelen voor chirurgie op alle follow-up-momenten gedurende 2 jaar. Bijvoorbeeld, na 1 jaar waren de geschatte behandelingseffecten voor de SF-36 schalen voor lichamelijke pijn en fysiek functioneren, de ODI en de ischiasmetingen 15.0 (95% BI, 10.9 tot 19.2), 17.5 (95% BI, 13.6 tot 21.5 ), respectievelijk ?15.0 (95%-BI, ?18.3 tot ?11.7) en ?3.2 (95%-BI, ?4.3 tot ?2.1).
Gevoeligheidsanalyse werd uitgevoerd voor 4 verschillende analytische methoden om met de ontbrekende gegevens om te gaan. Eén methode was gebaseerd op eenvoudige gemiddelde veranderingen voor alle patiënten met gegevens op een bepaald tijdstip zonder speciale correctie voor ontbrekende gegevens. Twee methoden maakten gebruik van enkelvoudige toerekeningsmethoden: overgedragen basiswaarde en overgedragen laatste waarde.[32] Bij de laatstgenoemde methode werd dezelfde benadering met gemengde modellen gebruikt voor het schatten van gemiddelde veranderingen als gegeven in tabel 5, maar ook gecorrigeerd voor factoren die van invloed zijn op de waarschijnlijkheid van ontbrekende gegevens. Schattingen van het behandeleffect na 1 jaar varieerden van 1.6 tot 2.9 voor de SF-36 lichamelijke pijnschaal, 0.74 tot 1.4 voor de fysieke functieschaal, 2.2 tot 3.3 voor de ODI en 1.1 tot 1.6 voor de ischiasmetingen. Gezien deze reeksen lijken er geen substantiële verschillen te zijn tussen een van deze methoden.

Insight van Dr. Alex Jimenez
Hernia-symptomen variëren afhankelijk van de locatie van de aandoening en van de omliggende zachte weefsels die langs de wervelkolom zijn aangetast. Lumbale hernia's, een van de meest voorkomende gebieden voor hernia's, worden gekenmerkt door compressie van de zenuwwortels langs de onderrug en kunnen in het algemeen symptomen van ischias veroorzaken. Chirurgie wordt vaak aanbevolen om hernia's te behandelen, maar er zijn tal van behandelmethoden die kunnen helpen de aandoening te beheersen zonder chirurgische ingrepen. Een onderzoek naar ischias veroorzaakt door hernia's heeft vastgesteld dat ongeveer 73 procent van de deelnemers een verbetering van de symptomen ervoer met een niet-operatieve behandeling. De resultaten van dit artikel concludeerden dat een niet-operatieve behandeling even effectief kan zijn als een operatie bij de behandeling van hernia's.
Opmerking
Zowel geopereerde als niet-geopereerde patiënten met hernia tussen de wervels verbeterden aanzienlijk over een periode van 2 jaar. De intent-to-treat-analyse in deze studie toonde geen statistisch significante behandelingseffecten voor de primaire uitkomsten; de secundaire metingen van de ernst van ischias en zelfgerapporteerde vooruitgang toonden statistisch significante voordelen voor chirurgie. Deze resultaten moeten worden gezien in de context van de aanzienlijke mate van niet-naleving van de toegewezen behandeling. Het patroon van niet-adherentie is opvallend omdat, in tegenstelling tot veel chirurgische onderzoeken, zowel de chirurgische als de niet-operatieve behandelingsgroepen werden getroffen.[35] De meest vergelijkbare eerdere studie [8] had 26% cross-over naar operatie na 1 jaar, maar slechts 2% cross-over uit operatie. Van de vermenging van behandelingen als gevolg van cross-over kan worden verwacht dat deze een voorkeur voor de nul creëert.[34] De grote effecten die worden waargenomen in de as-treat-analyse en de kenmerken van de crossover-patiënten suggereren dat de intent-to-treat-analyse het werkelijke effect van een operatie onderschat.
SPORT-bevindingen komen overeen met klinische ervaring in die zin dat verlichting van pijn in het been de meest opvallende en consistente verbetering was na een operatie. Belangrijk is dat alle patiënten in deze studie beenpijn hadden bij lichamelijk onderzoek en beeldvormende bevindingen die een hernia bevestigden. Er was weinig bewijs van schade door beide behandelingen. Geen enkele patiënt in beide groepen ontwikkelde cauda-equinasyndroom; 95% van de chirurgische patiënten had geen intraoperatieve complicaties. De meest voorkomende complicatie, durale traan, deed zich voor bij 4% van de patiënten, vergelijkbaar met de 2% tot 7% vermeld in de meta-analyse door Hoffman et al,7 2.2% gezien in de MLSS,[29] en 4% in de recente serie van Stanford.[36]
Een beperking is het potentiële gebrek aan representativiteit van patiënten die ermee instemmen om gerandomiseerd te worden voor chirurgie of niet-operatieve zorg; de kenmerken van patiënten die ermee instemden om aan SPORT deel te nemen, leken echter sterk op die in andere onderzoeken. [29,36] De gemiddelde leeftijd van 42 jaar was vergelijkbaar met de gemiddelde leeftijd in de MLSS, [29] de reeks van Spangfort, [ 37] en de gerandomiseerde trial van Weber,[8] en slechts iets ouder dan die in de recente serie van Stanford (37.5 jaar).[36] Het aandeel patiënten dat een werknemersvergoeding ontving in SPORT (16%) was vergelijkbaar met het aandeel in de Stanford-populatie (19%), maar lager dan dat in de MLSS-populatie (35%), die met name een overbemonstering van patiënten die een vergoeding ontvingen. De functionele status bij aanvang was ook vergelijkbaar, met een gemiddelde ODI bij aanvang van 46.9 in SPORT versus 47.2 in de Stanford-serie, en een gemiddelde SF-36 fysieke functiescore bij aanvang van 39 in SPORT versus 37 in de MLSS.
De strikte geschiktheidscriteria kunnen echter de generaliseerbaarheid van deze resultaten beperken. Patiënten die de symptomen gedurende 6 weken niet konden verdragen en een eerdere chirurgische ingreep vereisten, werden niet opgenomen, evenmin als patiënten zonder duidelijke tekenen en symptomen van radiculopathie met bevestigende beeldvorming. We kunnen geen conclusies trekken over de effectiviteit van chirurgie in deze andere groepen. Onze toelatingscriteria volgden echter gepubliceerde richtlijnen voor patiëntenselectie voor electieve diskectomie, en onze resultaten zouden van toepassing moeten zijn op de meerderheid van de patiënten die voor een chirurgische beslissing staan.[38,39]
Om het behandelingseffect van chirurgie in vergelijking met niet-operatieve behandeling volledig te begrijpen, is het vermeldenswaard hoe het met elke groep ging. De verbeteringen met chirurgie in SPORT waren vergelijkbaar met die van eerdere series na 1 jaar: voor de ODI, 31 punten versus 34 punten in de Stanford-serie; voor de lichamelijke pijnschaal, 40 punten versus 44 in de MLSS; en voor ischias hinderlijkheid, 10 punten vs 11 in de MLSS. Evenzo rapporteerde Weber[8] 66% "goede" resultaten in de chirurgiegroep, vergeleken met de 76% die "grote verbetering" rapporteerde en 65% tevreden was met hun symptomen in SPORT.
De waargenomen verbeteringen met niet-operatieve behandeling in SPORT waren groter dan die in de MLSS, resulterend in het kleine geschatte behandeleffect. De niet-operatieve verbetering van respectievelijk 37, 35 en 9 punten in lichamelijke pijn, fysiek functioneren en ischiashinder was veel groter dan de verbeteringen van 20, 18 en 3 punten die in de MLSS werden gerapporteerd. De grotere verbetering met niet-operatieve behandeling in SPORT kan verband houden met het grote deel van de patiënten (43%) dat in deze groep een operatie onderging.
De belangrijkste beperking van SPORT is de mate van therapietrouw bij gerandomiseerde behandeling. Gezien deze mate van cross-over is het onwaarschijnlijk dat de intent-to-treat-analyse de basis kan vormen voor een geldige schatting van het werkelijke behandeleffect van chirurgie. De 'as-treated'-analyse met correcties voor mogelijke confounders liet veel grotere effecten zien ten gunste van chirurgische behandeling. Deze benadering heeft echter niet de sterke bescherming tegen confounding die wordt geboden door randomisatie. We kunnen de mogelijkheid niet uitsluiten dat basislijnverschillen tussen de behandelde groepen, of de selectieve keuze van sommige maar niet andere patiënten om over te stappen naar chirurgie, deze resultaten kunnen hebben beïnvloed, zelfs na controle voor belangrijke covariaten. Vanwege praktische en ethische beperkingen werd deze studie niet gemaskeerd door het gebruik van schijnprocedures. Daarom kunnen eventuele verbeteringen die bij een operatie worden waargenomen, een zekere mate van 'placebo-effect' inhouden
Een andere mogelijke beperking is dat de keuze van niet-operatieve behandelingen ter discretie was van de behandelend arts en de patiënt. Echter, gezien het beperkte bewijs met betrekking tot de werkzaamheid van de meeste niet-operatieve behandelingen voor lumbale hernia en individuele variabiliteit in respons, was het creëren van een beperkt, vast protocol voor niet-operatieve behandeling klinisch niet haalbaar of generaliseerbaar. De gebruikte niet-operatieve behandelingen kwamen overeen met de gepubliceerde richtlijnen. [17,38,39] Vergeleken met de MLSS, had SPORT minder gebruik van activiteitsbeperking, manipulatie van de wervelkolom, transcutane elektrische zenuwstimulatie, beugels en korsetten, en vaker epidurale steroïde-injecties en gebruik van narcotische analgetica. Dit flexibele niet-operatieve protocol had de voordelen van individualisering waarbij rekening werd gehouden met de voorkeuren van de patiënt bij de keuze van niet-operatieve behandeling en van de huidige praktijk van multidisciplinaire wervelkolompraktijken. We kunnen echter geen conclusie trekken over het effect van een operatie versus een specifieke niet-operatieve behandeling. Evenzo kunnen we de relatieve werkzaamheid van eventuele verschillen in chirurgische techniek niet adequaat beoordelen.
Conclusie
Patiënten in zowel de operatie- als de niet-operatieve behandelingsgroep verbeterden aanzienlijk gedurende de eerste 2 jaar. Verschillen tussen de groepen in verbeteringen waren consistent in het voordeel van chirurgie voor alle uitkomsten en op alle tijdsperioden, maar waren klein en niet statistisch significant behalve voor de secundaire maten van ischiasernst en zelf beoordeelde verbetering. Vanwege het grote aantal patiënten dat in beide richtingen is overgestoken, zijn conclusies over de superioriteit of gelijkwaardigheid van de behandelingen niet gerechtvaardigd op basis van alleen de intent-to-treat-analyse.
Dankwoord en voetnoten
Ncbi.nlm.nih.gov/pmc/articles/PMC2553805/
Manipulatie of microdiskectomie voor ischias? Een prospectieve gerandomiseerde klinische studie
Abstract
Doelstelling: Het doel van deze studie was om de klinische werkzaamheid van spinale manipulatie te vergelijken met microdiskectomie bij patiënten met ischias secundair aan lumbale hernia (LDH).
Methoden: Honderdtwintig patiënten die zich presenteerden via electieve verwijzing door huisartsen naar neurochirurgische wervelkolomchirurgen werden achtereenvolgens gescreend op symptomen van unilaterale lumbale radiculopathie secundair aan LDH op L3-4, L4-5 of L5-S1. Veertig opeenvolgende instemmende patiënten die voldeden aan de inclusiecriteria (patiënten moeten ten minste 3 maanden van niet-operatieve behandeling hebben gefaald, inclusief behandeling met analgetica, aanpassing van levensstijl, fysiotherapie, massagetherapie en/of acupunctuur) werden gerandomiseerd naar ofwel chirurgische microdiskectomie of gestandaardiseerde chiropractische manipulatie van de wervelkolom. Overgang naar de alternatieve behandeling was toegestaan na 3 maanden.
Resultaten: Bij alle uitkomstmaten werd in de loop van de tijd een significante verbetering waargenomen in beide behandelingsgroepen ten opzichte van de uitgangsscores. Na 1 jaar toonde de follow-up intent-to-treat-analyse geen verschil in resultaat op basis van de oorspronkelijke ontvangen behandeling. Drie patiënten stapten echter over van een operatie naar manipulatie van de wervelkolom en boekten geen verdere verbetering. Acht patiënten stapten over van spinale manipulatie naar chirurgie en verbeterden in dezelfde mate als hun primaire chirurgische tegenhangers.
Conclusies: Zestig procent van de patiënten met ischias die andere medische behandelingen niet hadden ondergaan, profiteerde in dezelfde mate van manipulatie van de wervelkolom alsof ze een chirurgische ingreep ondergingen. Van de 40% die ontevreden is gebleven, levert daaropvolgende chirurgische ingreep een uitstekend resultaat op. Patiënten met symptomatische LDH die niet medisch behandeld kunnen worden, moeten manipulatie van de wervelkolom overwegen, gevolgd door een operatie indien dit gerechtvaardigd is.
Kortom, een hernia zorgt ervoor dat het zachte, centrale deel van een tussenwervelschijf een scheur in de buitenste, vezelige ring uitpuilt als gevolg van degeneratie, trauma, tilblessures of overbelasting. De meeste hernia's kunnen vanzelf genezen, maar degenen die als ernstig worden beschouwd, kunnen chirurgische ingrepen nodig hebben om ze te behandelen. Onderzoeksstudies, zoals die hierboven, hebben aangetoond dat een niet-operatieve behandeling kan helpen bij het herstel van een hernia zonder dat een operatie nodig is. Informatie waarnaar wordt verwezen door het National Center for Biotechnology Information (NCBI). De reikwijdte van onze informatie is beperkt tot chiropractie en ruggenmergletsels en -aandoeningen. Om het onderwerp te bespreken, kunt u het Dr. Jimenez vragen of contact met ons opnemen via 915-850-0900 .
Curator van Dr. Alex Jimenez

Bijkomende onderwerpen: Rugpijn
Volgens statistieken zal ongeveer 80% van de mensen minstens één keer in hun leven symptomen van rugpijn ervaren. Rugpijn is een veel voorkomende klacht die het gevolg kan zijn van verschillende verwondingen en/of aandoeningen. Vaak kan de natuurlijke degeneratie van de wervelkolom met de leeftijd rugpijn veroorzaken. Hernia's treden op wanneer het zachte, gelachtige midden van een tussenwervelschijf door een scheur in de omringende, buitenste ring van kraakbeen duwt, waardoor de zenuwwortels worden samengedrukt en geïrriteerd. Hernia's komen het meest voor langs de onderrug of de lumbale wervelkolom, maar ze kunnen ook voorkomen langs de cervicale wervelkolom of nek. De beknelling van de zenuwen in de lage rug als gevolg van letsel en/of een verergerde aandoening kan leiden tot symptomen van ischias.

BELANGRIJK ONDERWERP: EXTRA EXTRA: A Healthier You!
ANDERE BELANGRIJKE ONDERWERPEN: EXTRA: Sportblessures? | Vincent Garcia | Patiënt | El Paso, TX Chiropractor